
歩行観察・歩行分析ってどうするの?

歩行観察・歩行分析は、どうやって記載すればよいの?
疾患ごとにどんな異常歩行がある?
歩行観察や歩行分析は、臨床実習や新人時代に苦労した人は多いのではないでしょうか。
この記事では、正常な歩行周期ごとの下肢関節運動、歩行観察・歩行分析における記載時のポイントについて解説します。
また、臨床でみる機会が多い、変形性膝関節症・変形性股関節症・痙性片麻痺について、歩行周期ごとに具体的な異常歩行を紹介します。
この記事の結論は以下の通りです。
正常歩行では、骨盤は前後方回旋で5°、股関節は屈曲25°~伸展10°、膝関節は屈曲60°~伸展0°、足関節は背屈10°~底屈15°が運動範囲。
歩行観察・歩行分析のルール:歩行周期・関節・運動方向・運動の程度を記載する。一般的な歩行から逸脱している点を記載する。観察した事実のみを記載する。
変形性膝関節症では、膝関節への荷重時痛、膝関節運動時の疼痛、膝関節内反・外反変形、膝関節可動域制限、可動域制限に伴う脚長差、大腿四頭筋とハムストリングスの同時収縮などが異常歩行の原因。
変形性股関節症では、股関節への荷重時痛、運動時の疼痛、可動域制限、脚長差、股関節外転筋や伸展筋を中心とした筋力低下などが異常歩行の原因。
痙性片麻痺では、分離運動の困難、筋力低下、異常筋緊張、体幹と下肢関節の安定性低下などが異常歩行の原因。
- 歩行観察・歩行分析のポイントやルールがわかる
- 疾患ごとの歩行の特徴と時期がわかる
- 変形性膝関節症、変形性股関節症、痙性片麻痺の歩行がわかる
歩行観察や歩行分析は、発表の場や所属施設によって表現やルールが異なる可能があるかもしれないので注意が必要です。
こちらでは、歩行観察を簡略化する考え方について紹介しています。
椅子からの立ち上がり動作の動作観察については別記事にて解説しています。
歩行周期と役割
この記事での歩行観察・歩行分析は、ランチョ・ロス・アミーゴ(Rancho Los Amigos)方式の歩行周期を用います。
ランチョ・ロス・アミーゴ方式の相ごとの特徴は以下の通りです。
| 立脚相 | 開始と終了 |
| 初期接地 Initial Contact: IC | 観測肢の接地の瞬間 |
| 荷重応答期 Loading Response: LR | 初期接地から反対側つま先接地まで |
| 立脚中期 Mid Stance: MSt | 反対側のtoe offから観測肢の踵が床から離れるまで |
| 立脚終期 Terminal Stance: TSt | 観測肢の踵が床から離れてから反対側のICまで |
| 前遊脚期 Pre Swing: PSw | 反対側のICから観測肢のつま先が床から離れた瞬間まで |
| 遊脚相 | 開始と終了 |
| 遊脚初期 Initial Swing: Isw | 観測肢のつま先が床から離れてから両側の足関節が矢状面で交差する瞬間まで |
| 遊脚中期 Mid Swing: MSw | 両側の足関節が矢状面で交差した瞬間から遊脚肢の下腿が床に対して直角になった瞬間まで |
| 遊脚終期 Terminal Swing: TSw | 観測肢の下腿が床に対して直角になってからICまで |
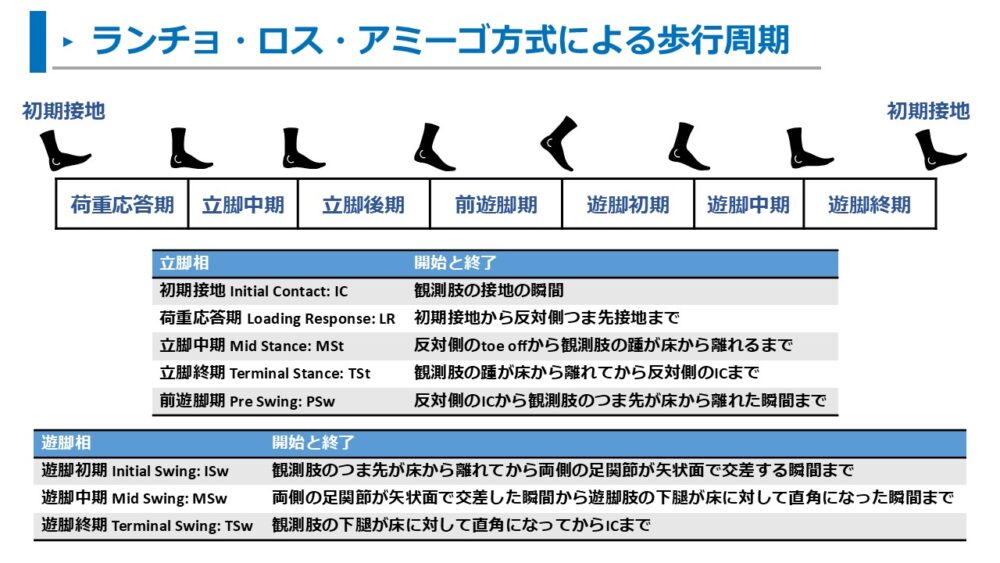
また、歩行周期ごとの役割は以下の通りです。
初期接地 IC:下肢の剛性を高め,接地後の衝撃に備えるアライメントを構築する
荷重応答期 LR:衝撃の吸収,安定した荷重の受け入れ,体重支持,前方への推進
立脚中期 MSt:身体重心を最高到達点に持ち上げて位置エネルギーを高める,支持脚の前足部上まで身体重心を移動させる,安定した単脚支持を実現する
立脚終期 TSt:支持脚の足を超えて重心を前方へ推進させる,身体重心の滞空時間を稼ぐ,身体重心の前方への加速に適度なブレーキをかける,重心を上方に軌道修正する
前遊脚期 PSw:遊脚のための準備と体重支持の受け渡し
遊脚初期 Isw:床からの足を離陸させる,遊脚肢を前方へ運ぶため大腿を加速させる
遊脚中期 MSw:遊脚肢を前方へ運ぶ,足と床面との距離(クリアランス)を確保
遊脚終期 TSw:遊脚肢を前方に運ぶ終了,初期接地の準備,大腿の前方への加速のブレーキ,下腿が前方に振り出されることへのブレーキ

歩行周期と役割を理解しておくことで、歩行観察が円滑になります。
正常歩行における下肢関節の運動範囲
ここでは、一般的な歩行時における下肢各関節の運動範囲について解説します。
歩行観察・歩行分析では、正常歩行との比較が重要です。
そのため、基準となる正常の運動範囲を知っておきましょう。
歩行周期と下肢関節の運動範囲の結論は以下の通りです。
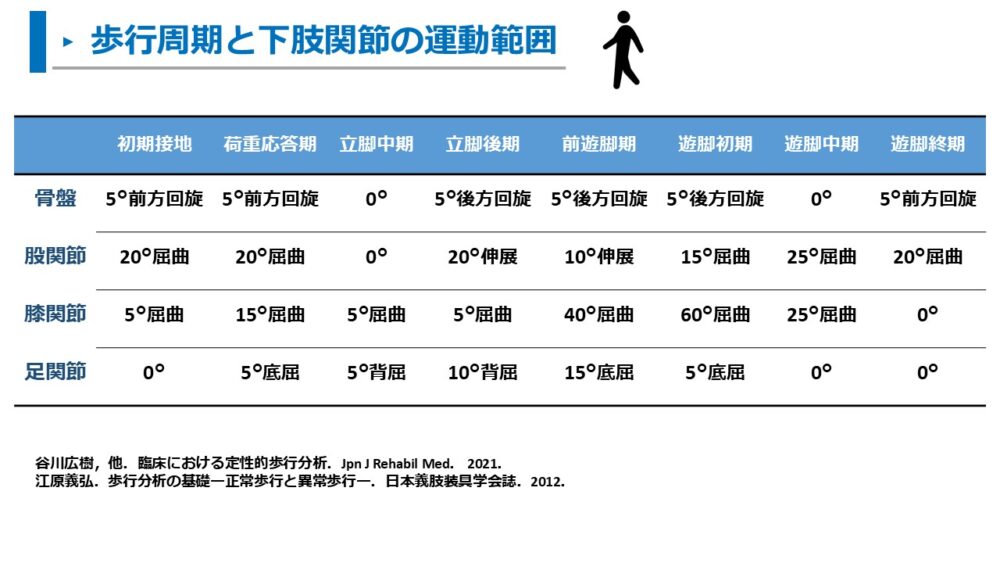
初期接地 IC:骨盤5°前方回旋・股屈曲20°・膝屈曲5°・足0°
荷重応答期 LR:骨盤5°前方回旋・股屈曲20°・膝屈曲15°・足底屈5°
立脚中期 MSt:骨盤0°・股屈曲0°・膝屈曲5°・足背屈5°
立脚終期 TSt:骨盤5°後方回旋・股伸展20°・膝屈曲15°・足背屈10°
前遊脚期 PSw:骨盤5°前方回旋・股伸展10°・膝屈曲40°・足底屈15°
遊脚初期 ISw:骨盤5°後方回旋・股屈曲15°・膝屈曲60°・足底屈5°
遊脚中期 MSw:骨盤0°・股屈曲25°・膝屈曲25°・足0°
遊脚終期 TSw:骨盤5°前方回旋・股屈曲20°・膝0°・足0°
全歩行周期において、骨盤は前後方回旋で5°、股関節は屈曲25°~伸展10°、膝関節は屈曲60°~伸展0°、足関節は背屈10°~底屈15°の運動範囲でした。
歩行前に関節可動域の評価ができるなら、歩行時の関節運動を照らし合わせて確認しましょう。
歩行前の情報から異常歩行の可能性を予測することもポイントです。
注意点として、歩行時の可動範囲はあくまでも一般的な歩行の例になります。
「可動範囲と異なれば異常」ではないですが、参考値として逸脱している場合は注目して観察しましょう。
歩行観察のポイントとルール
ここでは、歩行観察のポイントとルールについて解説します。
正確に評価し、伝わりやすく記録するためにも理解しましょう。
歩行観察のポイントとルールの結論は以下の通りです。
- 環境や場所、歩行補助具、介護者の有無を記載する(時間や履物を記載することもあります)
- 歩行周期、関節、運動方向、運動の程度をセットで記載する
- 正常な歩行から逸脱しているところを記載する
- 観察した事実のみを記載する、解釈や考察は記載しない*重心や荷重などは目で見れないので記載はNG
- 矢状面、前額面、水平面のどの運動かチェックする(屈曲伸展、外転内転、外旋内旋)
歩行観察の段階では、事実のみに着目して、目に見えた現象だけを記録しましょう。
「重心」や「荷重」といったワードは、考察が含まれるため、”歩行分析”の範囲になります。
正確性と再現性を保つために上記のポイントに注意しましょう。
ただし、報告場所や学会、所属施設によってルールが異なることもあるので注意が必要です。
歩行観察・歩行分析の実例紹介
変形性膝関節症・変形性股関節症・痙性片麻痺について、歩行周期ごとの歩行特徴を紹介します。
すべての特徴が当てはまるわけではないですが、歩行観察・歩行分析の参考にしてください。
変形性膝関節症の歩行観察・歩行分析
ここでは、片側の変形性膝関節症の歩行観察・歩行分析の一例を紹介します。
変形性膝関節症における歩行周期ごとの歩行観察は以下の通りです。
全歩行周期:立脚期は短い,患側の歩幅は小さい,Stiff-knee gait
初期接地 IC:膝関節は屈曲位で足底接地
荷重応答期 LR:Lateral thrust,膝関節の屈曲運動は小さい
立脚中期 MSt:股関節と膝関節の伸展運動は小さい(もしくは認めない)
立脚終期 TSt:膝関節の屈曲運動は小さい
前遊脚期 PSw~遊脚初期 ISw:膝関節の屈曲運動が小さい,立脚側への体幹側屈
Stiff-knee gait:膝関節不安定性を代償するため,大腿四頭筋とハムストリングスの同時収縮によって,立脚初期や遊脚期の膝関節屈曲運動が減少する
Lateral thrust:立脚初期の荷重によって,膝関節の側方不安定性を制動できず,膝関節の内反運動が生じる
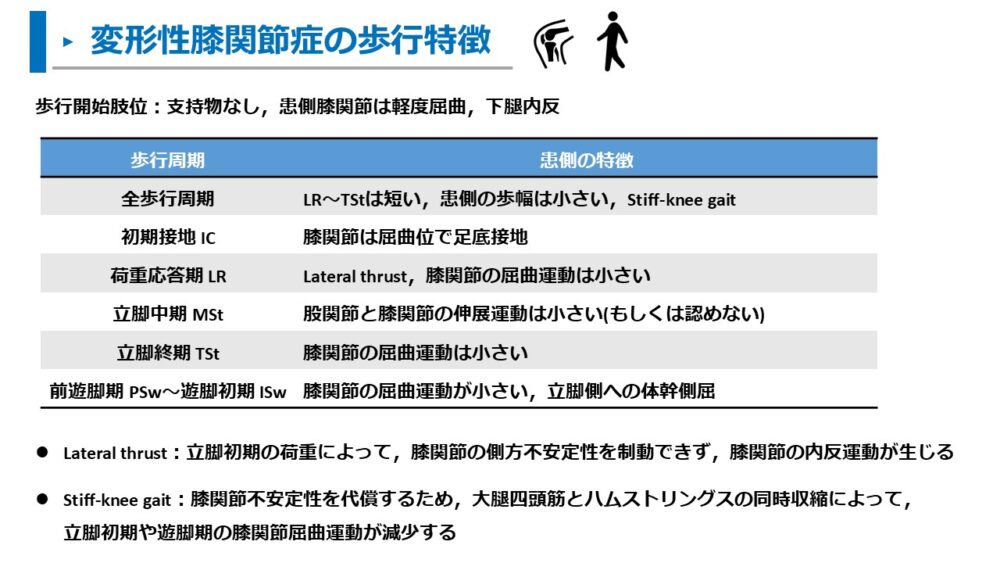
変形性膝関節症が上記のような特徴的な歩行になる理由は以下の通りです。
- 変形性膝関節症では、膝関節への荷重時痛、膝関節運動時の疼痛、内反・外反変形、膝関節可動域制限、可動域制限に伴う脚長差、大腿四頭筋とハムストリングスの同時収縮などが異常歩行の要因となります。
- 膝関節の荷重による疼痛を避けるため、立脚期を短くして、荷重量や荷重時間を減らそうとします。そのため、健側の遊脚時間が短くなり、歩幅が狭く、歩行速度の低下を引き起こします。
- 膝関節の屈伸運動に伴う疼痛を避けるため、大腿四頭筋とハムストリングスの同時収縮によって膝関節を固定します。そのため、膝関節は立脚初期や遊脚期の膝関節屈伸運動が小さくなり、double knee actionの消失やstiff-knee gaitを引き起こします。
- 立脚中期:疼痛回避や膝関節の固定により、股関節と膝関節の伸展運動が小さくなります。そのため、前方への重心移動が小さくなり、歩行速度の低下にもつながる。
- 立脚後期:股関節伸展運動と膝関節屈曲運動によって、支持脚の足を超えて重心を前方へ推進させる役割があります。しかし、変形性膝関節症では、股関節の伸展運動と膝関節の屈曲運動が小さく、重心の前方移動が小さくなります。
- 遊脚期:膝関節の屈曲運動が小さいことで、足のクリアランスは不良となります。そのため、体幹の側屈運動によって遊脚足の挙上を補います。
異常歩行の原因を理解しておくと、歩行観察・歩行分析が簡単になります。
変形性膝関節症では、膝関節への荷重時痛、屈伸運動時の疼痛、膝関節内反・外反変形、膝関節可動域制限、可動域制限に伴う脚長差、大腿四頭筋とハムストリングスの同時収縮などが異常歩行の原因となる点を理解しておきましょう。
ちなみに、変形性膝関節症の歩行指導について別記事でも解説しています。
変形性股関節症の歩行観察・歩行分析
ここでは、変形性股関節症の歩行観察・歩行分析の一例を紹介します。
変形性股関節症における歩行周期ごとの歩行観察は以下の通りです。
全歩行周期:立脚期は短い,患側の歩幅は小さい,骨盤の回旋運動は小さい
初期接地 IC:股関節の屈曲運動が小さい
荷重応答期 LR:立脚側への骨盤側方移動
荷重応答期 LR~立脚中期 MSt:トレンデレンブルグ歩行・デュシェンヌ歩行
立脚終期 TSt:股関節の伸展運動が小さい(もしくは認めない)
前遊脚期 PSw~遊脚初期 ISw:立脚側への体幹側屈,股関節と膝関節の屈曲運動は小さい
遊脚初期 ISw~遊脚中期 MSw:立脚側への体幹側屈と骨盤挙上,股関節と膝関節の屈曲運動は小さい
トレンデレンブルグ歩行:患側の股関節外転筋力の低下などにより,患側の立脚期に健側の骨盤が下制する
デュシェンヌ歩行:患側の股関節外転筋力の低下などにより,患側の立脚期に体幹が患側に側屈する
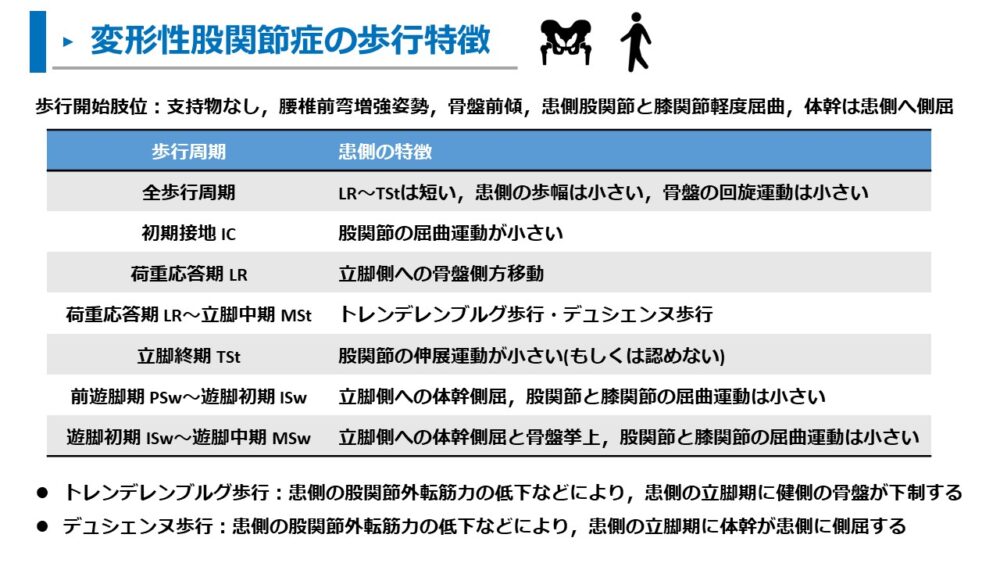
変形性股関節症が上記のような特徴的な歩行になる理由は以下の通りです。
- 変形性股関節症では、股関節屈曲伸展の可動域制限、荷重位での股関節運動による疼痛、脚長差、股関節外転筋や伸展筋を中心とした筋力低下などが異常歩行の要因となります。
- 初期接地:股関節屈曲運動に伴う疼痛を回避するため、股関節屈曲運動が小さいです。
- 荷重応答期:中殿筋の筋力低下によって骨盤の安定性が低下し、荷重によって骨盤の側方移動が大きくなることがあります。
- 荷重応答期~立脚中期:股関節外転筋の筋力低下によってトレンデレンブルグ歩行を呈することがあります。また、股関節外転筋の筋力低下を補うために体幹が患側へ側屈するデュシェンヌ歩行を呈することもあります。
- 立脚終期:変形性股関節症では、股関節の伸展可動域が制限されやすいため、股関節の伸展運動は小さくなります。また、股関節伸展の可動域制限がなくても、荷重位での伸展運動は股関節痛が増強することが多く、疼痛回避のため股関節伸展運動が小さくなります。
- 遊脚期:股関節の屈曲運動が小さいことで足が床に引っかかりやすいため、立脚側への体幹側屈運動や骨盤挙上運動によって、下肢の挙上を補います。また、変形性股関節症では腸腰筋の機能不全によって、股関節屈曲運動を大腿四頭筋が主動作筋となっていることがあります。そのため、股関節屈曲運動時に膝関節屈曲が難しくなることがあります。
異常歩行の原因を理解しておくと、歩行観察・歩行分析が簡単になります。
変形性股関節症では、股関節への荷重時痛、運動時の疼痛、可動域制限、脚長差、股関節外転筋や伸展筋を中心とした筋力低下などが異常歩行の原因となる点を理解しておきましょう。
痙性片麻痺の歩行観察・歩行分析
ここでは、痙性片麻痺の歩行観察・歩行分析の一例を紹介します。
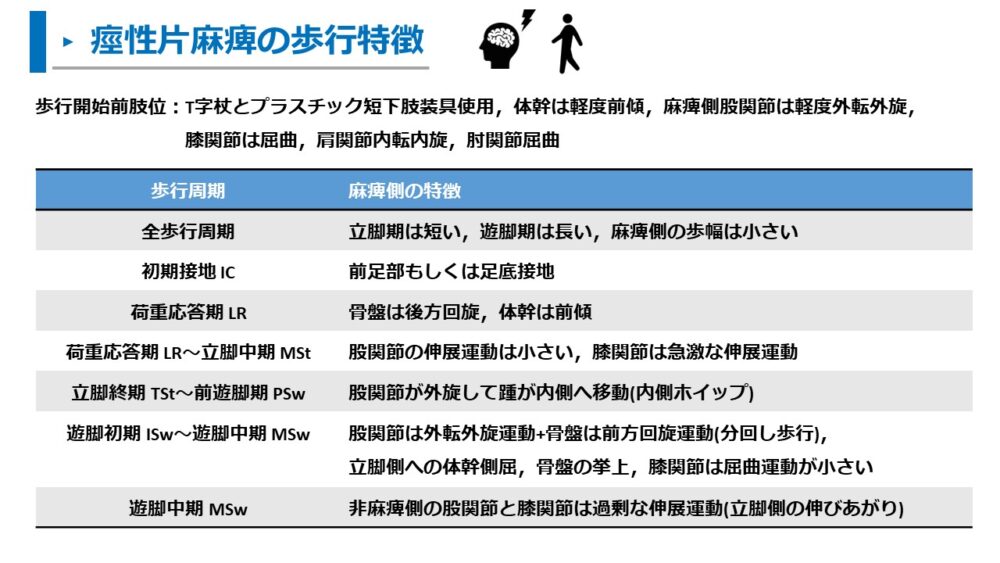
痙性片麻痺における歩行周期ごとの歩行観察は以下の通りです。
全歩行周期:立脚期は短い,遊脚期は長い,麻痺側の歩幅は小さい
初期接地 IC:前足部もしくは足底接地
荷重応答期 LR:骨盤は後方回旋,体幹は前傾
荷重応答期 LR~立脚中期 MSt:股関節の伸展運動は小さい,膝関節は急激な伸展運動
立脚終期 TSt~前遊脚期 PSw:股関節が外旋して踵が内側へ移動(内側ホイップ)
遊脚初期 ISw~遊脚中期 MSw:股関節は外転外旋運動+骨盤は前方回旋運動(分回し歩行),立脚側への体幹側屈,骨盤の挙上,膝関節は屈曲運動が小さい
遊脚中期 MSw:非麻痺側の股関節と膝関節は過剰な伸展運動(立脚側の伸びあがり)
痙性片麻痺が上記のような特徴的な歩行になる理由は以下の通りです。
- 痙性麻痺では、分離運動の困難、筋力低下、異常筋緊張、体幹と下肢関節の安定性低下などが異常歩行の要因となります。
- 初期接地:痙性片麻痺では、股関節屈曲+膝関節伸展+足関節背屈の複合運動が困難です。そのため、初期接地では、足関節底屈位での前足部の接地もしくは足底接地になります。
- 荷重応答期:通常の歩行では、床反力ベクトルが膝の後方を通る際に、大腿四頭筋を中心とした筋収縮によって下肢の安定性を高めるため膝折れなく歩行できます。しかし、痙性片麻痺では、下肢の安定性を高めることができないため、体幹の前傾や骨盤の後方回旋によって、床反力ベクトルを膝関節の前方を通過させることで膝折れを防ぎます。
- 荷重応答期~立脚中期:股関節伸展筋の筋力低下によって股関節の伸展運動が小さくなります。また、股関節の伸展運動を小さくし、股関節を屈曲位にすることで床反力ベクトルを膝関節の前方を通過させ、膝折れを防ぎます。
- 荷重応答期~立脚中期:膝関節屈筋と伸筋の協調した収縮能力が低下していることで、麻痺側の膝関節は急激に伸展運動をします。
- 立脚終期~前遊脚期:股関節が外旋して、つま先を支点にして踵が内側へ移動する内側ホイップがみられます。内側ホイップは、足関節の背屈運動不良によって、つま先が床に引っかかることを防ぐための代償動作です。
- 遊脚初期~中期:股関節と骨盤の運動によって下肢を振り出す分回し歩行がみられます。股関節屈筋である腸腰筋の筋力低下や股関節・膝関節・足関節の協調した下肢の振り出し運動を代償するためです。また、立脚側への体幹側屈や骨盤の挙上によって、下肢の遊脚を補い、足部が床に引っかからないようにします。
- 遊脚中期:非麻痺側の股関節や膝関節の過剰な伸展運動による伸びあがります。これによって、身体重心をできるだけ高くし、遊脚側の挙上を補います。
異常歩行の原因を理解しておくと、歩行観察・歩行分析が簡単になります。
痙性片麻痺では、分離運動の困難、筋力低下、異常筋緊張、体幹と下肢関節の安定性低下などが異常歩行の原因となる点を理解しておきましょう。
まとめ
ここまで、歩行観察・歩行分析のポイントやルールの解説と変形性膝関節症・変形性股関節症・痙性片麻痺における具体的な特徴を解説しました。
- 骨盤は前方と後方で5°まで回旋運動をする
- 股関節は全歩行周期で最大屈曲25°、伸展10°まで運動をする
- 膝関節は全歩行周期で最大屈曲60°、伸展0°まで運動をする
- 足関節は全歩行周期で最大背屈10°、底屈15°まで運動をする
- 環境や場所、歩行補助具、介護者の有無を記載する
- 歩行周期、関節、運動方向、運動の程度を記載する
- 一般的な歩行から逸脱しているところを記載する
- 観察した事実のみを記載する*重心や荷重量などのワードは、目で見れないので記載はNG
膝関節への荷重時痛、膝関節運動時の疼痛、膝関節内反・外反変形、膝関節可動域制限、可動域制限に伴う脚長差、大腿四頭筋とハムストリングスの同時収縮などが異常歩行の原因
股関節への荷重時痛、運動時の疼痛、可動域制限、脚長差、股関節外転筋や伸展筋を中心とした筋力低下などが異常歩行の原因
分離運動の困難、筋力低下、異常筋緊張、体幹と下肢関節の安定性低下などが異常歩行の原因
僕が受けた指導や講習、経験、文献などを基盤にまとめさせていただきました。
歩行観察や歩行分析、記載をする時の参考になれば幸いです。
参考資料
- 谷川広樹,他.臨床における定性的歩行分析.Jpn J Rehabil Med.2021.
- 小林一成.観察による歩行障害の診断.Jpn J Rehabil Med.2020.
- 石井慎一郎.動作分析臨床活用講座バイオメカニクスに基づく臨床推論の実践.メジカルビュー社.2013.
- 江原義弘.歩行分析の基礎―正常歩行と異常歩行―.日本義肢装具学会誌.2012.
- 戸田晴貴.変形性膝関節症患者のStiff-knee gaitに関連する因子の特定と介入方法の提案.バイオメカニズム学会誌.2022.
- 稲井卓真,他.変形性股関節症と歩行.バイオメカニズム学会誌.2022.
- 鈴木俊明,他.動作観察・動作分析.関西理学療法学.2003.
- 山本澄子.脳血管障害の歩行分析.理学療法科学.2001.







コメント