受傷後早期の脊椎圧迫骨折の患者さんにリハビリ介入していると、

いつまで痛いのが続きますか?
コルセットはいつ外せますか?
こんなことは聞かれないですか?
もしくは、

いつまで痛くて動けないかな?
安静にしていて廃用が進まないかな?
など心配になることは、ないでしょうか?
圧迫骨折では疼痛の軽減時期や保存療法の効果を知っておくと、
患者さんへの説明することもできますし、予後予測にも役立ちます。
この記事では、脊椎圧迫骨折による急性疼痛は受傷後どれだけ継続するか、いつ頃を目安に軽減するかをまとめました。
そして、圧迫骨折の保存療法について、コルセットの装着時期や具体的な運動療法についてもまとめています。
結論として、
- 圧迫骨折の急性疼痛は1~3週間で顕著に軽減
- 圧迫骨折の疼痛は受傷後6ヶ月程度で改善する可能性がある
- 疼痛が長期化する4つの要因:高齢、椎体骨折の既往、骨折部の重症度、骨折部の癒合不全
- 圧迫骨折の主要な4つの保存療法:短期間の安静、薬物療法、コルセット、運動療法
- 圧迫骨折の急性疼痛が回復する時期がわかる
- 疼痛が長期化する要因がわかる
- 圧迫骨折に有効な保存療法がわかる
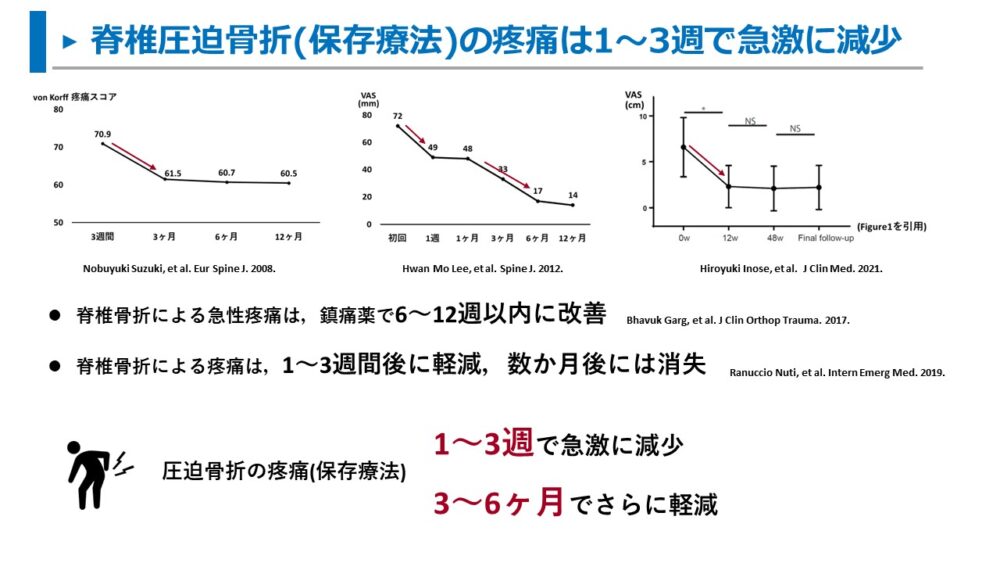
圧迫骨折の急性疼痛は1~3週間で劇的に軽減
ここでは、脊椎圧迫骨折の保存療法を行った場合、どれくらいの期間で疼痛が改善するかをまとめました。
結論として、
- 1~3週間で急激に軽減
- 3~6ヶ月でほとんど改善
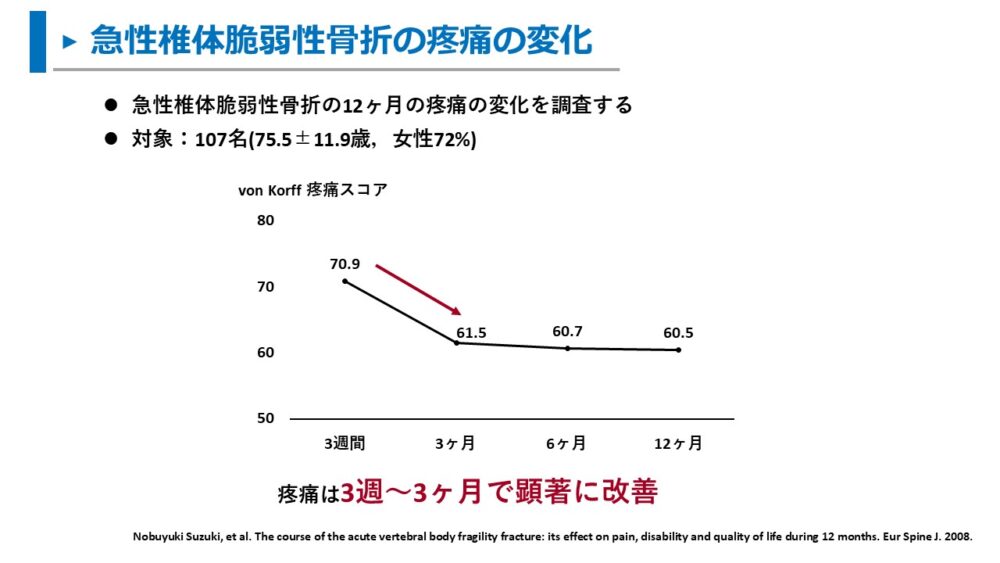
Suzukiらは107名の椎体脆弱性骨折患者を対象に、保存療法での12ヶ月間の疼痛変化を報告しています。
調査の結果として、受傷後3週~3ヶ月までに疼痛スコアは顕著に低下しました。
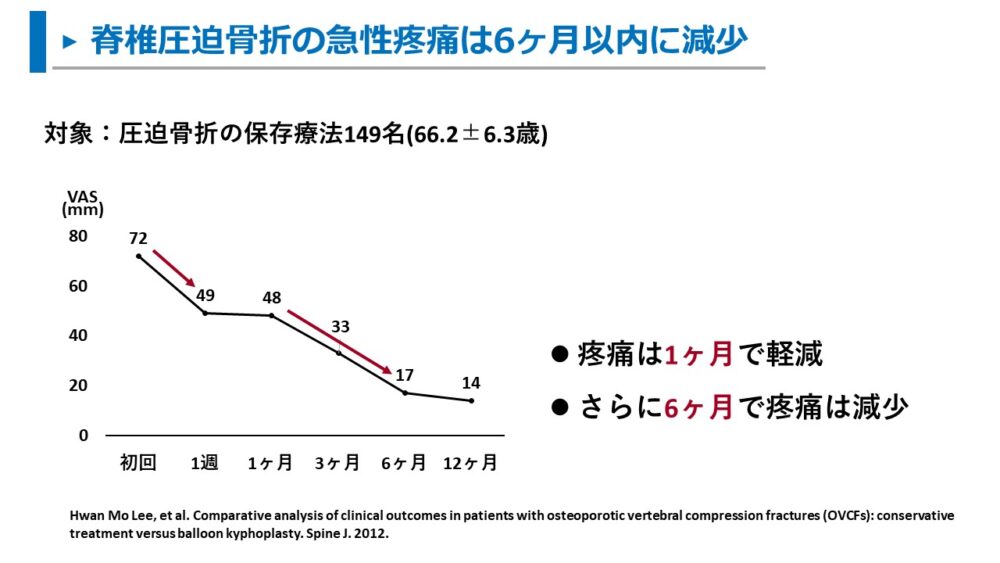
また、圧迫骨折で保存療法を選択した149名(66.2±6.3歳)を対象にした調査では、
疼痛(VAS)は受傷後1ヶ月で顕著に軽減していました。
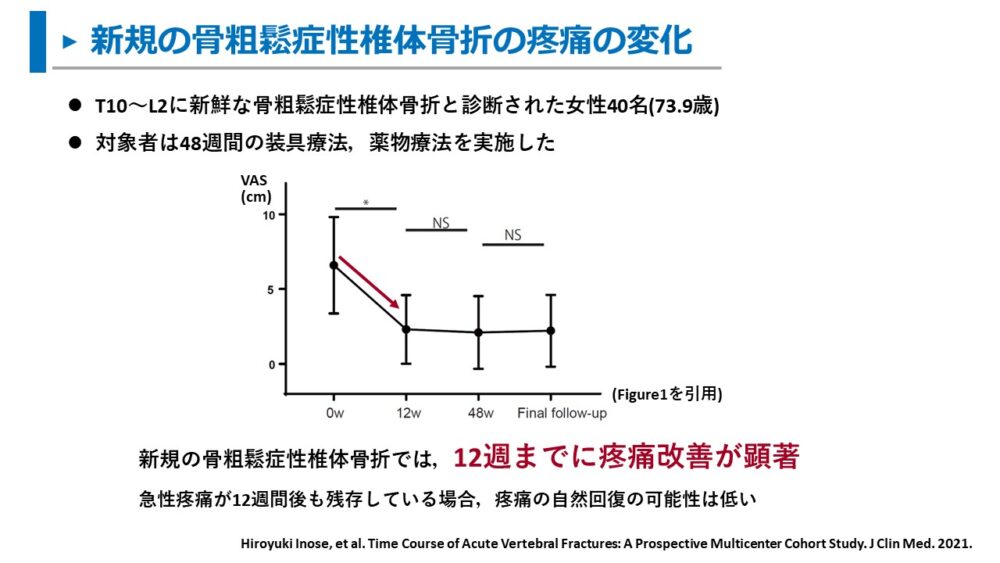
さらに、日本でも多施設コホート研究(かなり信頼できる研究スタイル)が実施されています。
装具と内服薬で治療した新規椎体骨折患者40名を対象に、
0~48週の疼痛(VAS)の変化を調査しました。
その結果、0~12週までに疼痛は顕著に改善を認めました。
他にも、いくつか報告があります。
脊椎圧迫骨折の非外科的管理のレビューでは、
新規脊椎骨折による急性疼痛は、通常、鎮痛薬で6~12週間以内に改善する。
Bhavuk Garg, et al. Non-surgical management of acute osteoporotic vertebral compression fracture: A review. J Clin Orthop Trauma. 2017.
と報告があります。
また、2019年の「骨粗鬆症および脆弱性骨折の管理に関するガイドライン」では、
通常、1~3 週間後に消え始め、数か月後には完全に消失。
しかし、場合によっては、骨折した椎骨の重症度と部位によって、痛みが続くことがあり、生体力学的不安定性の発生または持続に影響を与える。
Ranuccio Nuti, et al. Guidelines for the management of osteoporosis and fragility fractures. Intern Emerg Med. 2019.
と述べられています。
疼痛の感じ方は個人差が大きいので、あくまでも疼痛の軽減時期は目安ですが、
受傷後1~3週で急性疼痛が落ち着いてくる目安だと考えます。
予後予測の際や受傷後に不安となっている患者さんへの説明にも役立つので知っておきましょう。
短期の疼痛変化だけでなく、長期の疼痛変化をみると、
3~6ヶ月でさらに疼痛軽減するという報告が多かったです。
上記の「骨粗鬆症および脆弱性骨折の管理に関するガイドライン」では数か月でほぼ消失するとしていますが、
SuzukiやLee、Inoseらの報告にもありますが、
1年経過しても完全に消失していない
というケースも多くあるようです。
3ヶ月程度で疼痛が気にならなくなる人も多くいますが、疼痛が残存し長期的なフォローアップが必要となるケースがいることも知っておきましょう。
疼痛が長期化する4つの要因
圧迫骨折では長期的に疼痛が残存するケースも経験することがあります。
では、どんな人で疼痛が長期化するかというと、
結論として、
- 高齢
- 椎体骨折の既往
- 骨折部の重症度
- 骨折部の癒合不全
です。
多施設コホート研究を実施したInoseらの報告では、
12週間後(長期化)の腰痛VAS≥3.5cmに関連する要因は、
- 高齢
- 椎体骨折の既往がある
と報告しています。

この2つの要因から、骨の脆弱性が疼痛の長期化と関係している可能性が考えられますね。
また、Inoseらは2022年にも圧迫骨折後の腰痛残存因子を検討しており、
48週間後(長期化)の腰痛と関連する要因は、
- 0週で腰痛VASが高い
- 48週間後も鎮痛剤を使用している
- 48週間後も骨癒合不全を認める
と報告しています。
ちなみに、同研究において
- 椎体の圧縮率(どれだけ椎体が潰れているか)
- T10/L2のcobb角(胸腰椎の弯曲角度)
は関連してませんでした。
このことから、脊柱アライメントよりも椎体の癒合不全が腰痛残存の要因と結論づけています。

”椎体の圧縮率”は疼痛の長期化と関連しないとInoseらは述べていますが、
上記でも述べたように「骨粗鬆症および脆弱性骨折の管理に関するガイドライン」では、
骨折した椎骨の重症度と部位に関連して、痛みが数か月続くことがある。
Ranuccio Nuti, et al. Guidelines for the management of osteoporosis and fragility fractures. Intern Emerg Med. 2019.
骨折の重症度が疼痛残存に関係していると述べられています。
以上のことから、腰痛が残存する要因として、
高齢・椎体骨折の既往・骨折部の重症度・骨折部の癒合不全の4つが挙げられます。

腰痛残存する可能性を予知して、あらかじめ患者さんに説明しておくことは、
フォローアップ期間の検討に役立ち、患者さんとの信頼関係を築くうえでも必要だと思います。
圧迫骨折の4つの保存療法
圧迫骨折の治療は外科治療と保存療法の2つです。
今回は、保存療法の確立しているプログラムについて話します。
結論として、保存療法のメインとなるプログラムは4種類。
- 短期間の安静
- 薬物療法
- コルセット(装具療法)
- 運動療法

短期間の安静:安静は怖くない
まず重要なことは、骨折部の負担を減らすことです。
上述しましたが、受傷後3週までは疼痛が強いことが多いため、
積極的に安静を取り入れることも大切になります。
ただし、みんなが知っての通り、長期間の安静は有害です。
圧迫骨折の急性期には安静が必要であるが、安静臥床期間が長くなると、その後に外固定を併用しても椎体の変形率が高くなり、早期の離床が必要。
本整形外科学会脊椎脊髄病委員会の骨粗鬆症性椎体骨折に対する保存療法の指針策定
「安静」とは、”ベッドに横になっていること”ではなく、あくまでも骨折部の負担を減らすことを指します。

動くと痛くなる!動くの怖い!
患者さんは、活動に対してネガティブな印象をもちやすい状態なので、
安全で安心できる動作を獲得できるように促すこともリハビリ介入の役割でもあると思います。
コルセットや動作指導は重要性が高いですね。
ちなみに、
圧迫骨折後の2週間をベッド上で過ごした後に廃用症候群を認めるか調査したIkumiらの調査では、
握力や下肢周径は、2週間のベッド上臥床しても退院時には回復していた
と報告しています。
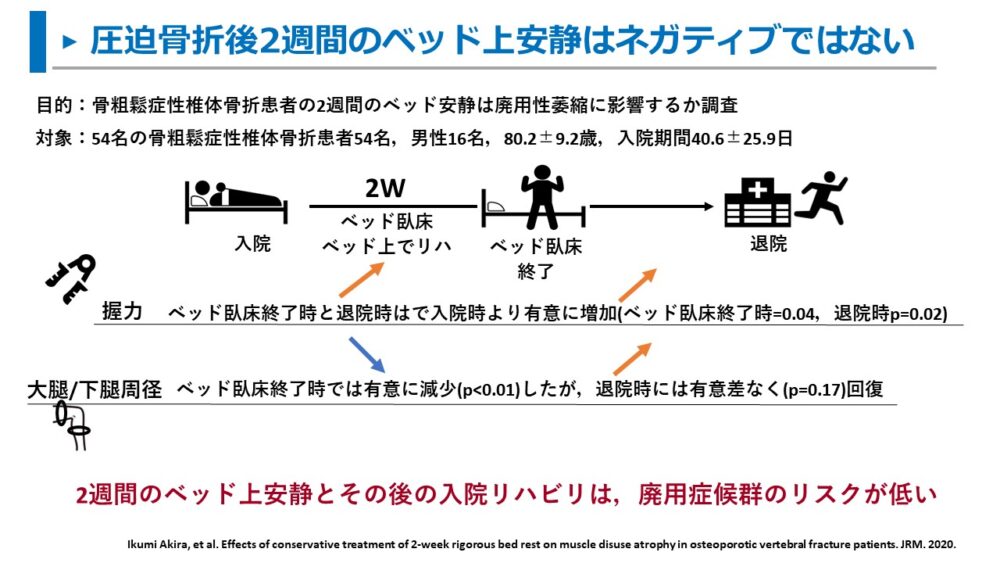
過度にベッド臥床を心配する必要はないのかもですね。
薬物療法:鎮痛剤の量とタイミングも評価
薬物療法では主に、鎮痛薬と骨粗鬆症治療薬が使用されます。
特に鎮痛剤による疼痛をコントロールは、
患者さんの辛さを和らげる→過剰な安静を予防→運動療法を実施しやすくなる。
リハビリでも鎮痛剤の使用量やタイミングをしっかりと評価しましょう。
- 使用量の変化:疼痛改善の目安、疼痛評価に影響
- 使用のタイミング:動きやすい時間帯などの生活指導に必要、運動療法の実施

今日はリハビリでの痛みが少なくて、退院できるかな?
疼痛の改善があっても、実は鎮痛剤の種類が変更した、使用の直後だったなど鎮痛剤の効果だったということもあります。
見落としがちですが、鎮痛剤の種類や使用量、使用タイミングは忘れず評価しましょう。
装具療法:コルセットは3ヶ月必要?
圧迫骨折後のコルセットの効果は、
- 骨折部の負担軽減
- 安定化による骨癒合促進
- 脊椎の安定化による疲労や疼痛軽減
- 有害となる前傾姿勢の予防
- 侵襲性やリスクが低く、費用対効果が高い
など、メリットが多くあります。
ちなみに、硬性コルセットの疼痛軽減効果を検討した系統的レビューとメタ解析でも、
コルセットが疼痛軽減に有効であることが報告されています。

コルセットの使用期間については、
圧迫骨折の保存療法では、コルセット着用が3~4ヶ月必要
日本整形外科学会脊椎脊髄病委員会の骨粗鬆症性椎体骨折に対する保存療法の指針策定
受傷後の6~8週間は疼痛軽減に必須
Bhavuk Garg, et al. Non-surgical management of acute osteoporotic vertebral compression fracture: A review. J Clin Orthop Trauma. 2017.
と報告があります。
着脱時期の目安にはなりますが、結論づける研究は見つかりませんでした。
僕が教わった脊椎専門医の先生は、3ヶ月以降にレントゲンやMRIでの骨癒合状況でコルセット着脱の判断をしていました。
骨粗鬆症や骨癒合の状況によっても判断が異なるため、コルセットを外せる明確な基準はないのかもしれませんね。
コルセットの判断は必ず医師に相談しましょう。
運動療法:体幹伸展筋と生活指導は特に大切
圧迫骨折の運動療法による効果は、
- 疼痛軽減
- ADLやQOLの改善
- 転倒予防や転倒恐怖感の改善
- 脊柱前屈姿勢の予防や正常アライメントの維持
があります。
圧迫骨折に対して運動療法はメジャーな選択ですが、
実はエビデンスがまだ確立されていない現状があります。
今回は、圧迫骨折に対する運動療法についての論文をいくつか挙げながらまとめました。
運動療法に関するレビューについて、
急性疼痛が軽減したら背部伸筋の筋力強化を行うことで、慢性疼痛を軽減し、姿勢や歩行、QOLの改善のため、コアマッスル運動が推奨される。
Hae-Dong Jang, et al. Current Concepts in the Management of Osteoporotic Vertebral Fractures: A Narrative Review. Asian Spine J. 2020.
身体活動が体幹伸展筋力や筋持久力を改善し、疼痛や転倒恐怖感を軽減する。
筋力やバランス運動は、歩行速度に効果はないがバランス能力の改善に有効。
Ulrich Spiegl, et al. Osteoporotic Fractures of the Thoracic and Lumbar Vertebrae: Diagnosis and Conservative Treatment. Dtsch Arztebl Int. 2021.
などの報告があります。
Boltonらもメタ解析の結果から、運動介入が疼痛軽減に有効と報告していますが、
同時に、確実性の低いエビデンスであると述べられています。

他にも、コクランライブラリーにてGibbsらは、
運動が脊椎骨折患者の身体能力を改善するという、中等度の質のエビデンスがあった。
しかし、脊椎骨折患者の脆弱性骨折、転倒、有害事象、疼痛、QOLに対する運動の効果に関して、決定的な結論を下すことはできなかった。
Jenna C Gibbs, et al. Exercise for improving outcomes after osteoporotic vertebral fracture. Cochrane Database Syst Rev. 2019.
身体機能以外での運動効果は確立したエビデンスはまだないようです。
個人的な考えですが、圧迫骨折を引き金に身体機能やADL能力、転倒リスクが高まるので運動療法の必要性は高いと思います。特に高齢者では。
具体的な運動プログラムをまとめると以下の内容が多いです。
- 下肢の筋力強化トレーニング
- 体幹の筋力強化トレーニング(体幹屈筋群より体幹伸筋群が重要)
- バランストレーニング
- 有酸素トレーニング
- コアトレーニング
- 姿勢矯正
- 生活指導
圧迫骨折には体幹筋力トレーニングが一般的ですが、
体幹の屈筋と伸筋の両方の運動が推奨され、
脊柱起立筋の変性は骨粗鬆症性椎体骨折と関連する。
Zhi Chen, et al. Role of paraspinal muscle degeneration in the occurrence and recurrence of osteoporotic vertebral fracture: A meta-analysis. Front Endocrinol (Lausanne). 2023.

上記報告などから、体幹伸筋群は特に重要です。
体幹伸筋群の筋力は、正常アライメントの保持や疼痛軽減、椎体骨折の予防にも有効であることが報告されています。
体幹伸筋群のトレーニングは必須ですね。
また、生活指導も重要なアプローチです。
圧迫骨折では最も大切なことは”骨折部に負担をかけない”ということなので、
疼痛増悪や骨の癒合不全、疼痛の長期化を予防するためにも
生活指導は早期から行っていきましょう。
Gargらはレビューから避けるように指導する動作をまとめています。

人によっては、ベッドから速く起きたり、急に立ち上がったりすることがあるため、
急な動作が危険なことを伝えておきましょう。
その他にも、日本特有の畳やこたつの床上動作などは、知らないと座ることも難しいため、必要に応じて指導する必要があります。
まとめ
- 急性期の疼痛は3週間で軽減
- 受傷後3~6ヶ月でも疼痛軽減
- 高齢、椎体骨折の既往、骨折部の重症度、癒合不全は疼痛が長期化する要因
- 保存療法は安静、薬物療法、コルセット、運動療法
- 安静は必要だが最小限にすべき
- 疼痛評価や動作指導のため鎮痛薬の種類や量、タイミングは評価する
- コルセットは3~4ヶ月程度が目安だが、外すタイミングは医師と相談する
- 運動療法は圧迫骨折の保存治療に有効だがエビデンスレベルは低い
- 運動プログラムは複合的に必要だが体幹伸筋のトレーニングは必須
- 動作指導は骨癒合不全や疼痛長期化を予防するためにも重要




コメント