
腰椎過前弯姿勢・反り腰ってどんな状態?
腰椎過前弯の原因となるマッスルインバランスってない?

姿勢や腰椎過前弯はどうやって評価するの?
腰椎過前弯姿勢(反り腰)は臨床でも多い異常姿勢の一つです。
腰椎過前弯の状態や腰痛との関係を理解して、姿勢を評価することは患者さんの困りごとを解決する糸口になります。
この記事では、腰椎過前弯(反り腰)の骨や筋の状態、原因、姿勢や腰椎過前弯に関わる評価の方法をエビデンスに基づいて解説します。
この記事の結論は以下の通りです。
- 腰椎過前弯(反り腰)姿勢の特徴:腰椎前弯の増加と骨盤前傾の増加、脊柱起立筋や股関節屈筋群の短縮と過緊張・腹筋群と殿筋群の伸張と低緊張
- マッスルインバランスによる下位交差症候群(腸腰筋や脊柱起立筋/腹筋群や殿筋群の緊張バランスの崩れ)は腰椎過前弯を引き起こす
- 立位姿勢を評価する視診は検者内信頼性が高いが検者間信頼性は低い
- ASISとPSISの高さから骨盤の前後傾が評価できる
- 30秒上体起こしテストや前屈動作テストから腹筋群の筋力評価や腰背部筋の伸張性が評価できる
この記事を読むことで腰椎過前弯姿勢の理解が深まり、必要な評価がわかります。
- 腰椎過前弯姿勢(反り腰)の状態や原因がわかる
- 姿勢評価や腰椎過前弯に関わる評価がわかる
腰椎後弯姿勢に関しては別記事にて解説しています。
腰椎過前弯姿勢(反り腰)のアライメントや筋の特徴
ここでは、腰椎前弯姿勢のアライメントと筋の特徴について解説します。
結論は以下の通りです。
- 腰椎前弯姿勢のアライメント:腰椎前弯・骨盤前傾・股関節屈曲位
- 腰椎過前弯姿勢の筋:脊柱起立筋や股関節屈筋群の短縮と過緊張、腹筋群と殿筋群の伸張と低緊張
腰椎過前弯姿勢は、腰椎前弯の増加と骨盤前傾の増加が特徴です1)。
腰椎の過前弯や骨盤の前傾が増加すると、股関節は屈曲位となり、人によっては膝関節が過伸展位となる場合があります。

腰椎過前弯姿勢では、腰椎前弯の増強や骨盤前傾によって重心が前方へ偏位するため、代償的に頸椎や胸椎の前後弯が変化することもあります。
腰椎過前弯姿勢は筋の状態も通常姿勢と大きく異なる点も特徴です。
Czaprowskiらは、腰椎過前弯姿勢における筋の状態を以下のように述べています1)。
- 伸張位:腹直筋・内外腹斜筋・大殿筋・中殿筋(後部)・ハムストリングス・腰部脊柱起立筋
- 短縮位:腰部脊柱起立筋(立位姿勢時)・腰方形筋(内側・外側)・腸骨筋・大腰筋・大腿四頭筋・腓腹筋・ヒラメ筋
- 低活動:内腹斜筋(後部)・大殿筋・中殿筋(後部)・脊柱起立筋・腰方形筋(内側)・腸骨筋・ヒラメ筋
- 過活動:腹直筋・内腹斜筋(前部)・外腹斜筋・ハムストリングス・腰方形筋(外側)・大腰筋・大腿四頭筋・腓腹筋

低活動の筋は、筋力低下もしくは筋緊張が低下して筋出力が衰えている状態です。
過活動の筋は、筋緊張が亢進していることが多く、安静時の過剰な筋収縮や柔軟性の低下をしやすい状態になります。
また、Duらも腰椎過前弯姿勢の筋について以下のようにまとめています2)。
- 伸張位の低緊張筋:腹筋群(腹直筋・内腹斜筋・外腹斜筋)・腹横筋・頸部伸筋・上部脊柱起立筋・多裂筋
- 短縮位の過緊張筋:脊柱起立筋・僧帽筋・股関節屈筋(腸腰筋・大腿直筋・縫工筋など)・頸部伸筋・ハムストリングス

2つの報告からみると、腰部過前弯姿勢の筋の特徴は以下になります。
脊柱起立筋や股関節屈筋群の短縮と過緊張、腹筋群と殿筋群の伸張と低緊張です。
姿勢によるアライメントや筋の特徴は、評価・アプローチで重要になります。
姿勢による特徴を理解しておきましょう。
腰椎過前弯姿勢と腰痛の関係
ここでは、腰椎過前弯姿勢が腰痛に影響するのか解説します。
腰椎過前弯姿勢は腰痛と関係してそうですが、必ずしも腰痛を引き起こすかは明らかにはなっていません。
誤解をしないように注意しましょう。
結論は以下の通りです。
- 腰椎過前弯姿勢が腰痛を引き起こすかはエビデンス不十分
- 長時間立位による腰痛発生に腰椎前弯が影響している可能性はある
- 腰椎過前弯姿勢は椎間関節への負荷や筋緊張の異常により腰背部痛を引き起こす可能性がある
Sadlerらは、腰痛発症における筋骨格リスク因子を、12の前向きコホート研究(5459名)から調査しました3)。
結果は以下の通りです。
1年以内の腰痛発症リスク因子は以下が明らかとなった。
- 体幹側屈可動域の制限
- 腰椎前弯の減少
- SLR可動域の制限
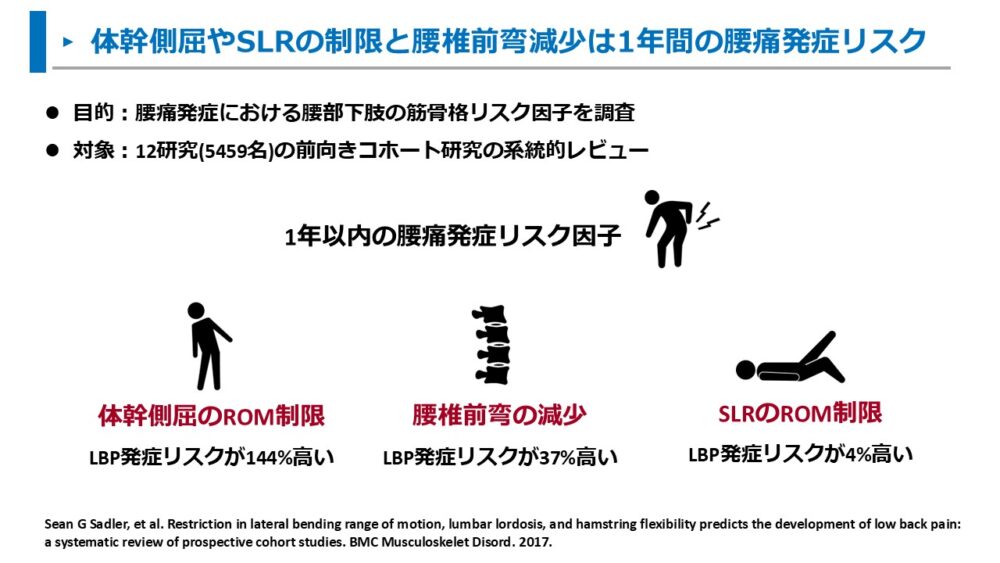
Sadlerらの報告では、腰椎前弯は減少つまり腰が曲がっている方が腰痛のリスクが高いことを示しています。
臨床でも、加齢変化によって腰椎の前弯が減少している人は腰痛を訴えることを多く経験しますね。
また、 Lairdらは腰痛患者と非腰痛患者における脊柱骨盤アライメントを系統的レビューとメタ解析にて比較調査しました4)。
非腰痛患者と比較した腰痛患者の特徴は、以下の通りです。
- 腰椎前弯角に有意差なし (SMD 0.01, 95%CI -0.09~0.11, p 0.89)
- 腰椎の全可動域は有意に低下 (SMD -0.49~-0.73)
- 股関節屈曲運動に伴う腰椎に有意差なし (SMD -0.21, 95%CI -0.52~0.09, p 0.17)
- 立位骨盤傾斜角に有意差なし (SMD 0.24, 95%CI -0.03~0.50, p 0.08)
- 動作速度は有意に遅い (SMD -1.46, 95%CI -1.96~-1.02, p<0.01)

調査の結論として、腰椎前弯角や骨盤の傾斜は腰痛の有無に関連しないようです。
この要因について、Lairdらは以下のように考察しています。
腰椎前弯角度は、大きなばらつきを認めた。
測定方法の違いや民族性・年齢・性別における生物学的影響を反映している可能性がある。
腰椎前弯角は腰痛の有無で同程度のため、平均的には腰痛の有無を判別しない。

腰椎前弯角は多くの生物学的な影響を受けるため、ばらつきが大きく、腰痛の要因となるか判断はできないとしています。
腰椎過前弯姿勢が必ずしも腰痛に関係しているかは、コンセンサスが得られておらず、現段階のエビデンスは不十分なようです。
ちなみに、腰椎前弯角は長時間立位によって発生する腰痛と関連が報告されています。
Khoshrooらは、長時間立位にて発生する腰痛のリスク因子を系統的レビューとメタ解析にて調査しました5)。
長時間立位による腰痛の関連因子は以下の通りです。
- 腰のソワソワ感
- 25歳以上の腰椎前弯角
- AHAbdテスト
- 中殿筋共活性化

長時間の立位によって発生する腰痛に関わる要因として腰椎前弯角が挙げられています。
ただし、25歳未満では有意な関係は認めず、25歳以上の対象者に限定されるようです。
またSorensenらも単一研究ですが、腰椎前弯角と長時間立位によって発生する腰痛の関係を調査しました6)。
長時間立位による腰痛と腰椎前弯角の関係は、以下の通りでした。
- 非発症者と比較して腰痛発症者は有意に大きな腰椎前弯角を示した(平均差MD 4.37°,p 0.02,Cohenのd 0.68中程度の効果)
- 腰痛発症者は腰椎前弯角とMax VASに有意な相関関係を認めた(r 0.46,p 0.02)

腰椎前弯角は長時間立位によって発生する腰痛と関係しており、
腰椎前弯角が大きくなるほどMaxの疼痛が大きくなることを述べています。
Sorensenらは腰椎前弯角が大きくなることで、腰痛が生じるメカニズムについて以下のように考察しています。
- 侵害受容器への刺激:侵害受容器は椎間関節包、椎間関節の関節突起および椎間板の線維輪に存在する。腰椎前弯増加による後方負荷への高い応力は、組織の損傷がなくても疼痛を引き起こす可能性がある。
- 器質的な損傷:腰椎前弯増加により後方負荷が組織の許容度を超えると、器質的損傷をきたす。長期間にわたり過前弯姿勢が続くと、組織の休息時間が不十分となり、損傷が加速する可能性がある。

腰椎過前弯は侵害受容器への刺激や器質的な損傷が生じる可能性があるかもしれません。
腰椎過前弯が腰痛を引き起こす可能性については、いくつか文献や研究が報告されています7~10)。
まとめると以下の通りです。
- 過剰な腰椎前弯では、腰椎椎間関節内の圧迫力や腰椎後方の組織へ接触圧が増加する。さらに、腰仙接合部における前方剪断力の増加が伴い、前方すべり症が引き起こされやすい。
- 腰椎過前弯を含めた不良姿勢では、椎間板変性や脊柱への過剰圧力によって腰痛や神経痛を引き起こす可能性がある。
- 背筋の短縮や体幹・大腿筋・ハムストリングスの弱化は,腰痛を引き起こす可能性がある。
- 体幹筋力(屈曲/伸展比)のアンバランスは腰椎前弯に影響し,腰痛リスクとなる可能性がある。

腰椎過前弯によって、関節や神経への負荷が増加して腰痛を引き起こすかもしれません。
また、腰椎過前弯姿勢は姿勢に伴う筋の状態によって腰痛を引き起こす可能性も報告されており、
脊柱起立筋の過緊張と腹筋群の低緊張が腰痛の原因となります。
腰椎過前弯が腰痛と関連するかコンセンサスが得られず、エビデンスは確立していません。
しかし、腰椎過前弯姿勢が腰痛を引き起こす可能性は十分あります。
腰椎過前弯姿勢では腰痛の評価も行いましょう。
腰椎過前弯姿勢(反り腰)の原因:マッスルインバランスと下位交差症候群
ここでは、腰椎過前弯の原因となるマッスルインバランスと下位交差症候群について解説します。
結論は以下の通りです。
- マッスルインバランスとは、疼痛・機能障害・変性などから筋の “緊張・短縮”と“抑制・筋力低下”により生じる筋機能不全のこと
- 下位交差症候群とは、骨盤周囲(下肢帯,股関節~骨盤)に生じる筋のアンバランスのこと
- マッスルインバランスでは、股関節屈筋群や脊柱起立筋が緊張し、腹筋群や殿筋群が筋力低下しやすく、腰椎過前弯姿勢の原因となる
Jandaらは、筋を「緊張や短縮しやすい“緊張筋”」と「抑制や筋力低下しやすい“相動筋”」に分類し、そのバランスが崩れる筋の機能不全をマッスルインバランスと定義しました11~13)。
マッスルインバランスは、筋機能不全による疼痛や機能障害の原因となるため、臨床でも需要な問題です。

Jandaらによる筋の分類によると、
緊張筋とは“姿勢など持続的な緊張性収縮を行う赤筋の割合が多い筋tonic muscle”で、
相動筋とは“関節運動など速い相動性収縮を行う白筋が多い筋phasic muscle”です。
緊張筋と相動筋の具体的な分類は以下の通りです。
| 緊張筋 tonic muscle | 相動筋 phasic muscle |
| 下腿三頭筋 | 前脛骨筋 |
| 腸腰筋 | 内側広筋・外側広筋 |
| 大腿直筋 | 大殿筋・中殿筋・小殿筋 |
| 大腿筋膜張筋 | 腹横筋・腹直筋・腹斜筋 |
| 股関節内転筋群 | 多裂筋 |
| ハムストリングス | 中部・下部僧帽筋 |
| 脊柱起立筋 | 前鋸筋 |
| 腰方形筋 | 頸部屈筋群(深層) |
| 梨状筋 | 斜角筋群 |
| 上部僧帽筋 | 上肢伸筋群 |
| 肩甲挙筋 | |
| 大胸筋・小胸筋 | |
| 胸鎖乳突筋 | |
| 頸部伸筋群(深層) | |
| 上肢屈筋群 |

緊張筋は「緊張や短縮が起こりやすい」、相動筋は「筋力低下が起こりやすい」という特徴は重要なので覚えておきましょう。
マッスルインバランスは、異常姿勢や運動パターンの異常を引き起こすため、臨床において重要な要素です。
荒木はマッスルインバランスの悪循環について以下のように述べています14)。
- 習慣的な姿勢アライメント異常や運動パターン異常は、特定の筋の過用から過緊張を引き起こす。
- 過緊張筋の拮抗筋は相反抑制によって、弱化・筋力低下傾向となる
- このマッスルインバランスがさらに姿勢アライメント異常を引き起こし、正常な運動パターンを変化させるという悪循環を起こす(累積加重型損傷)
- 痛みの部位を治療して患者の訴えが改善しても、原因となる異常姿勢アライメントや異常な運動パターンが改善しなければ再発する(可能性がある)
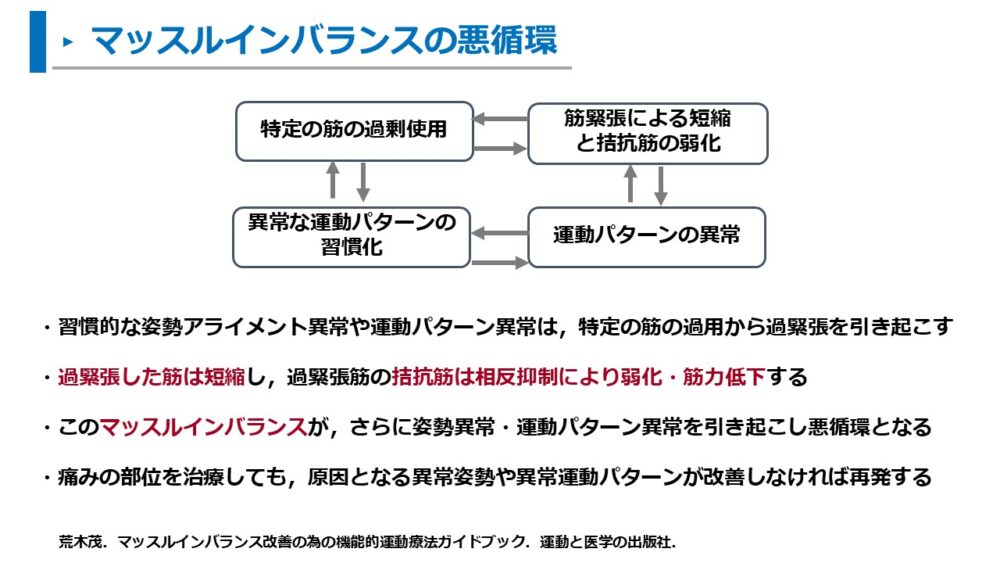
マッスルインバランスが異常なアライメントや運動パターンを引き起こすサイクルとなると述べています。
マッスルインバランスの特徴を理解して、サイクルを断つような介入が重要ですね。
マッスルアンバランスの特徴として、基本的に全身の筋が関与しますが、
典型例として肩甲帯領域を中心とする上位交差症候群(Upper crossed syndrome)、骨盤帯領域を中心とする下位交差症候群(Lower crossed syndrome)があります12、13)。
下位交差症候群の特徴は以下の通りです。
- 骨盤周囲(下肢帯、股関節~骨盤)に生じる筋のアンバランスのこと
- 股関節屈筋群と脊柱起立筋の緊張と殿筋群や腹筋群の抑制が特徴
- 骨盤の前傾、股関節の屈曲が増大し、代償として腰椎の過前弯が生じる
- 筋のアンバランスにより股関節や腰部に過剰なストレスがかかる
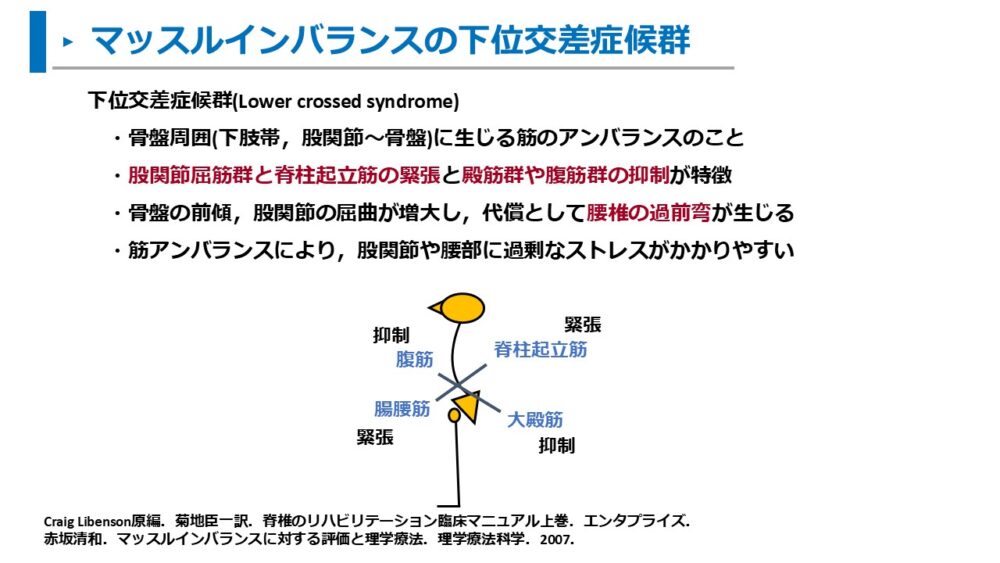
下位交差症候群における脊柱起立筋の緊張と殿筋群や腹筋群の抑制は、腰椎過前弯姿勢での筋の特徴と同じであり、下位交差症候群は腰椎過前弯姿勢を引き起こす原因です。
逆に、腰椎過前弯姿勢による異常姿勢はマッスルインバランスを引き起こすため、下位交差症候群と腰椎過前弯姿勢は双方向に関連しています。
マッスルインバランスの改善が腰椎過前弯の改善に繋がることも理解しておきましょう。
ちなみに、下位交差性症候群の原因は以下が挙げられています8)。
原因①:座りがちな生活習慣
長時間の座位姿勢は、股関節屈筋が短縮または過緊張し、殿筋の活動が抑制されます。
さらに、股関節屈筋の過緊張により、腰椎前弯は過度になり腰痛や仙腸関節機能障害を引き起こします。
原因②:特定部位の過剰トレーニングと他部位のトレーニング不足(過用と低活動)
例えば、 股関節屈筋と背筋のみを鍛えて、殿筋や腹筋を鍛えないと筋バランスが崩れる可能性があります。
これはトレーニングに限らず、生活の中で特定の筋のみを過用し、他部位が低活動であっても同様です。

また、疼痛や変形性関節症などの機能障害も原因の1つとなります。
臨床ではマッスルインバランスの状態と同時に、原因の探索もしましょう。
マッスルインバランスは、腰椎過前弯姿勢を引き起こす重要な原因の1つです。
治療のターゲットにもなるため、緊張筋と相動筋の状態も確認しましょう。
見出し:腰椎過前弯姿勢(反り腰)の評価方法
ここでは、腰椎過前弯姿勢を評価する方法をいくつか解説します。
評価方法ごとの特徴を理解して、臨床で活用してみましょう。
以下、結論です。
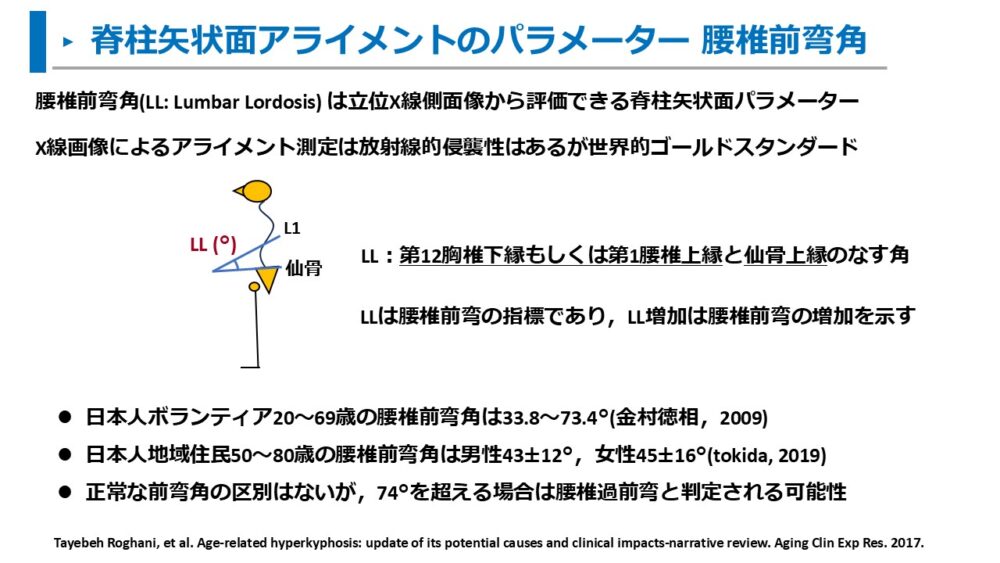
- 立位姿勢評価はX線矢状面像による測定が世界的にゴールドスタンダードであり、腰椎の前弯は腰椎前弯角(Lumbar Lordosis: LL)で示す
- 視診による立位姿勢評価は耳垂・肩峰・大転子・膝蓋骨後面・外果の前方を矢状面上で一直線上に位置するか観察する
- 立位姿勢にて骨盤のASISとPSISの高さが3横指以上だと、骨盤の前傾が増加しており腰椎過前弯の可能性がある
- 腰椎過前弯姿勢では体幹屈筋群の筋力や体幹伸筋の伸張性を評価する
- 腰椎過前弯姿勢では腸腰筋や大腿四頭筋の過緊張・短縮が生じるため、トーマステストやエリーテストから伸張性を評価する
X線による立位矢状面アライメントの評価
ここでは、姿勢評価としてX線を用いた立位矢状面アライメントの測定について解説します。
結論は以下の通りです。
- X線矢状面像による姿勢評価は世界的にゴールドスタンダード
- 腰椎前弯角(Lumbar Lordosis: LL)が大きくなるほど、腰椎が前弯している姿勢
- 放射線の被ばくによる侵襲性があり、臨床では簡単に測定できない
腰椎過前弯姿勢の評価では、腰椎前弯角を測定が最も活用されています。
立位側面像をX線にて撮影して、腰椎前弯角を計測する方法が世界的にゴールドスタンダードです。
代表的な腰椎前弯角の定義は以下になります。
第12胸椎下縁もしくは第1腰椎上縁と仙骨上縁のなす角
X線によって骨の配列(脊柱のアライメント)を測定するため、最も正確な測定できるとされています。
腰椎前弯角LLが大きいほど、腰椎の前弯が大きい姿勢です。
日本人の腰椎前弯角の平均値に関しては、地域住民を対象にしたコホート研究からTokidaらが年代性別ごとに報告しています15)。
| 男性 | 女性 | |
| 50代 | 44±11° | 51±11° |
| 60代 | 45±13° | 47±14° |
| 70代 | 45±13° | 42±14° |
| 80代 | 38±12° | 37±20° |
加齢に伴い、腰椎前弯角は減少することも報告しています。
また、金村らも日本人20~69歳を対象に腰椎前弯角を計測した結果を以下のように述べています16)。
日本人ボランティア20~69歳における腰椎前弯角の基準値は33.8~73.4°
金村らの結果を参考にするなら、腰椎前弯角は74°を超えると腰椎過前弯姿勢の可能性が考えられます。
腰椎過前弯姿勢は腰椎前弯角が重要ですが、腰椎過前弯を判断する明確な腰椎前弯角は明らかになっていません。
そのため、腰椎前弯角だけ腰椎過前弯姿勢を判定することはできず、その他の評価を併用して検討することが重要です。
また、X線撮影は医師の判断であり、放射線被ばくを含めて患者さんに負担が多い測定です。
そのため、臨床ではX線を用いた姿勢評価は難しいでしょう。
しかし、X線による立位側面像は脊柱アライメントを正確に評価できるゴールドスタンダードな方法です。
臨床研究でも多く活用されているため、知識として理解しておきましょう。
立位姿勢における矢状面アライメントの視診評価
ここでは、視診による立位姿勢評価について解説します。
結論は以下の通りです。
- 道具を必要とせず、簡単かつ短時間で立位姿勢を評価できる
- 腰椎過前弯姿勢は耳垂(頭部)や大転子が膝蓋骨より前方に位置しやすい
- 視診による姿勢評価は、検者間信頼性は低いが検者内信頼性は高い
立位姿勢を矢状面から観察することで、腰椎過前弯姿勢を評価することができます。
視診は道具を必要とせず、簡単かつ短時間で行える評価です。
また、患者さんへの負担が少ないメリットもあります。
臨床でも積極的に取り入れましょう。
立位姿勢を観察する具体的な方法は以下の通りです17)。
- リラックスした立位姿勢をとってもらう
- 耳垂・肩峰・大転子・膝蓋骨後面・外果の前方を矢状面上で観察する
視診による立位姿勢の判定は以下の通りです17、1)。
正常姿勢:耳垂・肩峰・大転子・膝蓋骨後面・外果の前方が一直線上で配列
腰椎過前弯:耳垂や大転子が膝蓋骨後面や外果前方よりも前方に位置していることが多い

腰椎過前弯姿勢では、耳垂・肩峰・大転子・膝蓋骨後面・外果前方(ランドマーク)が一直線上にならないことが多いため、視診で判定することができます。
ただし、視診による姿勢評価は注意も必要です。
腰椎過前弯姿勢では、腰椎の過剰な前弯を胸椎の後弯や骨盤の前傾で代償することも多くあるため、見かけ上は正常姿勢になる場合もあります。
視診のみで判断せず、他の評価と合わせて考えるようにしましょう。
また、視診による姿勢評価は簡便ではありますが、評価の信頼性に関して疑問視されていました。
ここでは、視診による姿勢評価の信頼性について、いくつか論文を紹介します。
Fedorakらは、医師や理学療法士ら28名が写真によって頸椎・腰椎の前弯を正常・増加・減少に判定した際の信頼性を調査しました18)。
その結果は以下の通りです。
- 検者内信頼性:中等度 (kappa係数 0.50, 95%CI 0.02~0.98)
- 検者間信頼性:低い (kappa係数 0.16, 95%CI 0.02~0.98)
また、Harvieらは、理学療法士10名が3Dスキャン画像から腰椎前弯を正常~重度に評価した際の信頼性を調査しました19)。
結果は以下の通りです。
- 検者内信頼性:中等度 (kappa係数 0.56, 95%CI 0.45~0.67)
- 検者間信頼性:低い (kappa係数 0.13, 95%CI 0.08~0.19)
- 視覚評価と画像から角度計測をした評価の一致度:中等度 (ポリシアル相関係数 -0.41, p 0.04)

これらの研究をみると、視診による姿勢評価は、検者内信頼性は中等度、検者間信頼性は低いことがわかります。
つまり、同じリハビリ担当者が評価する際には問題がなさそうですが、複数人の担当者が評価する際には注意が必要です。
- 検者間信頼性:複数の検査者が同じ人を測定したときに、結果がどれだけ一致するかを示す指標、検者間信頼性が高い検査とは誰が測定しても同様の結果となる
- 検者内信頼性:一人の検査者が繰り返し行う測定したときに、結果がどれだけ一致するかを示す指標、検者内信頼性が高い検査とは一人の検査者が何回測定しても同様の結果となる
信頼性に関しては注意が必要ですが、視診による姿勢評価は道具を必要とせず簡単かつ短時間で評価できます。
臨床ではとても優秀な評価のため、積極的に活用しましょう。
立位姿勢における骨盤傾斜の触診評価
ここでは、立位姿勢における骨盤の触診による姿勢評価を解説します。
結論は以下の通りです。
- 道具を必要とせず、簡単かつ短時間で立位姿勢を評価できる
- 腰椎過前弯姿勢はASISとPSISの高さが3横指以上
腰椎過前弯姿勢では骨盤の前傾が増加している特徴があります。
そのため、立位姿勢にて骨盤の前後傾を触診することで、腰椎過前弯姿勢を評価できます。
視診と同様に道具を必要とせず、簡単かつ短時間で行える評価です。
臨床でも活用してみましょう。
骨盤前後傾を触診する具体的な方法は以下の通りです17)。
- リラックスした立位姿勢をとってもらう
- 側方から上前腸骨棘ASISと上後腸骨棘PSISを触診して高さの差を評価する
触診による骨盤前後傾の判定は以下の通りです17)。
- 骨盤中間位:ASISとPSISの高さの差が2横指程度
- 骨盤前傾位:3横指以上
- 骨盤後傾位:2横指未満

骨盤の前後傾と腰椎の前弯は密接な関係があり、骨盤前傾が大きい場合は腰椎が過前弯している可能性があります。
腰椎過前弯姿勢の評価として、立位にて骨盤の前傾後傾を確認しましょう。
ただし、骨盤傾斜の臨床評価は注意も必要です。
Suitsは以下ように述べています20)。
筋緊張、痛み、骨の形態、隣接部位の可動性の変化はすべて、骨盤の傾斜に影響を及ぼす可能性があります。
影響する可能性のある要因が多数あるため、無症状の個人の間でも骨盤の傾斜にかなりのばらつきがあります。
骨盤の傾斜は多くの影響を受けるため、個人によって差が生じやすい点は理解しておきましょう。
骨盤の前後傾だけでなく、他の評価と合わせて考えることが重要ですね。
体幹屈筋の筋力評価:上体起こしテスト(Sit up test)
ここでは、体幹屈筋の筋力評価である上体起こしテスト(Sit up test)を解説します。
結論は以下の通りです。
- 腰椎過前弯姿勢では体幹屈筋の筋力が低下しやすい
- 30秒の上体起こしテストで体幹屈筋の機能判定ができる
- 年齢と上体起こしの回数で体幹屈筋を推定できる
腰椎過前弯姿勢は腹横筋・腹直筋・腹斜筋が低緊張・伸張位となり、その結果として筋力が低下しやすい特徴があります。
そのため、腰椎過前弯姿勢では体幹屈筋の筋力を評価することが重要です。
体幹屈筋の機能測定には以下の方法があります21、22)。
- 被験者はマット上で背臥位にて、両膝を90°屈曲位で両腕を胸の前で組む
- 測定者は被験者の両膝をおさえて固定する
- 被験者は開始の合図で両肘と両大腿部がつくまで上体を起こして、背中(肩甲骨)がマットに付くまで倒す
- 30秒間で上体起こしを出来るだけ多く繰り返す

厚生労働省の体力テストでも実施されているため、知っている人も多いのではないでしょうか。
注意点として、腰背部への負担が大きいテストのため、腰痛の自覚症状や不安を感じる被験者は実施できません。
上体起こしテストについて、山本は以下のように述べています23)。
- 30秒間の上体起こしテスト回数と体重当たりの体幹屈筋筋力は強い相関関係(r 0.79)を認めた
- スポーツ活動において腹筋力の体重比0.90(30秒間の上体起こしテストで30回程度)をカットオフとして腰痛の改善を認めた

30秒上体起こしテスト回数は体幹屈筋と相関があり、回数の多さから筋力が推定できます。
また、スポーツ選手においては30秒で30回が一つ目標値のようです。
山本の著書では一般人を対象とした30秒上体起こしテストの結果も記されています。
一般人における30秒上体起こしテストの回数と基準値の目安は以下の通りです。
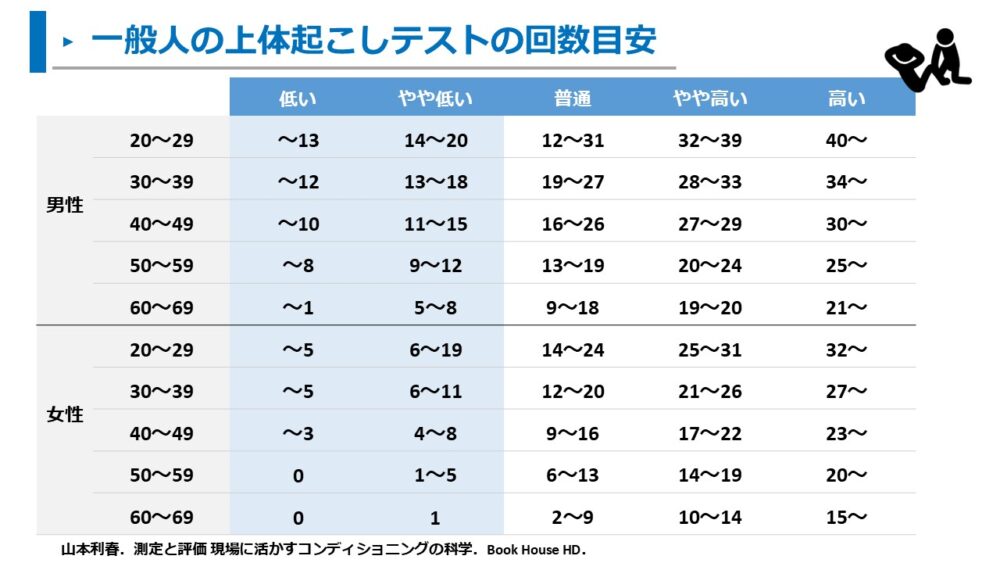
注意点として、測定において上体起こし時の上肢は胸の前ではなく、頭の後ろで組んだ姿勢で実施しています。
高齢であり、女性の方が上体起こし回数は少ない傾向にありますが、腹筋の筋力・機能低下があると1回もできないことも多いようです。
ちなみに、令和5年の年齢性別ごとの30秒上体起こしの平均回数は以下の通りです24)。
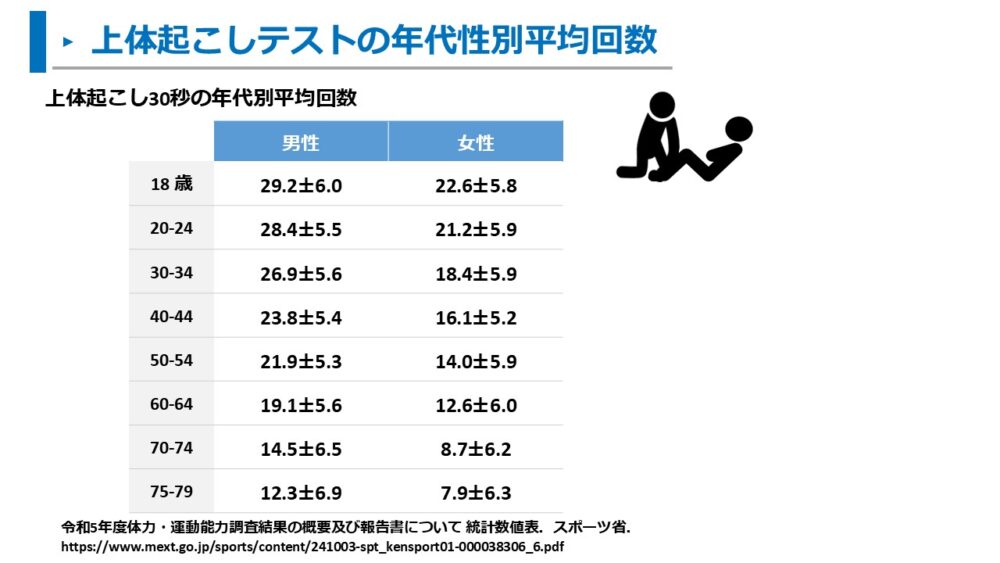
30秒上体起こしテストは腹筋の筋力とも相関が高く、臨床でも活用しやすい有用な評価です。
ただし、筋力低下を示す明らかなカットオフ値は調べた範囲では報告がないため、年齢や性別ごとの目安を参考に検討する必要があります。
体幹伸筋の伸張性評価:前屈動作テスト
ここでは体幹伸筋の筋緊張や伸張性を評価できる前屈テストについて解説します。
結論は以下の通りです。
- 腰椎過前弯姿勢では脊柱起立筋が過緊張・短縮しやすい
- 道具と使わず短時間で実施できるためリハビリの効果判定にも有用
- 立位の前屈動作から疼痛の出現や脊柱・股関節の動きを観察する
腰椎過前弯姿勢は体幹伸筋の過緊張や短縮が生じやすい状態です。
そのため、体幹伸筋の過緊張や伸張性が低下していないか評価することは重要になります。
体幹伸筋の伸張性を評価する方法の一つとして、前屈動作テストがあります。
前屈動作テストは道具を必要とせず、短時間で実施できる評価です。
リハビリの前後で行って、効果判定にも活用してみましょう。
前屈動作テストの測定方法は以下の通りです17)。
- 楽な姿勢で立ってもらう
- 膝関節を伸展位のまま、床に向かって体幹を前屈させる
前屈動作テストの判定は以下の通りです。
疼痛や伸張感が出現したら陽性

前屈動作によって固有背筋群を伸張させて、筋内圧の上昇や筋の伸張ストレスを誘発させるテストです。
陽性の場合は、腰背部筋の過緊張や伸張性低下、筋・筋膜性疼痛の存在を示します。
また、前屈動作テストでは疼痛だけでなく、前屈動作から「脊柱が屈曲しているか」「股関節の屈曲で代償していないか」を観察しましょう。
動作時には、以下を特に観察します。
- 前屈動作に伴い、脊柱(特に腰椎)の屈曲運動が小さい
- 前屈動作時に脊柱の屈曲を代償するため、股関節の屈曲運動が過剰になる
腰椎過前弯姿勢では、脊柱における屈曲方向の可動性が低下することが多くあります。
腰椎過前弯姿勢や腰背部筋の過緊張や伸張性低下は、脊柱の可動性を制限する要因です。
前屈動作時には、疼痛だけでなく、脊柱や股関節の屈曲運動も観察しましょう。
前屈動作テストは道具もなく、短時間で実施できるので臨床では活用しやすい評価です。
また、疼痛の変化や前屈動作の変化からリハビリの効果判定にも役立ちます。
前屈動作の観察は少し熟練度が必要かもしれませんが、疼痛だけでなく脊柱や股関節の屈曲運動も観察しましょう。
腸腰筋と大腿四頭筋の伸張性評価:トーマス(Thomas)テスト・エリー(Ely)テスト
ここでは、トーマス(Thomas)テストとエリー(Ely)テストを簡単に解説します。
結論は以下の通りです。
- 腰椎過前弯姿勢では腸腰筋や大腿四頭筋は過緊張・短縮しやすい
- トーマステストは腸腰筋の伸張性を評価する
- エリーテストは大腿四頭筋の伸張性を評価する
腰椎過前弯姿勢では、腰椎前弯が増加・骨盤が前傾位となり、
骨盤前傾位は骨盤と下肢をつなぐ腸腰筋や大腿四頭筋は短縮しやすくなります。
逆に、過用や誤用によって腸腰筋や大腿四頭筋の過緊張や短縮が生じると、骨盤の前傾は大きくなり腰椎前弯が増加します。
腸腰筋や大腿四頭筋の伸張性は、骨盤を介して腰椎前弯に大きく影響することを理解しておきましょう。
腸腰筋の伸張性を評価する方法と判定は以下の通りです。
方法:背臥位で検査側の対側股関節と膝関節を屈曲させる
判定:検査側の大腿がベッドから離れれば、腸腰筋の短縮・伸張性は低下
非検査側の股関節を最大屈曲することで骨盤が後傾し、検査側の股関節は伸展位となります。
腸腰筋の短縮(股関節屈曲拘縮)があると、大腿部がベッドから離れます。
大腿四頭筋の伸張性を評価する方法と判定は以下の通りです。
方法:腹臥位にて検査側の膝関節を屈曲させる
判定:検査側の股関節が屈曲すれば、大腿四頭筋の短縮・伸張性は低下
膝関節屈曲により大腿直筋が伸長されます。
大腿直筋の短縮があると、股関節が屈曲します。
トーマステストやエリーテストは臨床でも重要であり、メジャーな整形外科テストの一つです。
腰椎過前弯姿勢に関わる筋の伸張を評価できます。
整形外科テストも積極的に活用しましょう。
まとめ
ここまで、腰椎過前弯姿勢(反り腰)の特徴や筋の状態、腰椎過前弯姿勢に関わる評価を解説しました。
- 腰椎過前弯姿勢は、腰椎前弯の増加と骨盤前傾の増加が特徴
- 腰椎過前弯姿勢は、脊柱起立筋や股関節屈筋群の短縮と過緊張、腹筋群と殿筋群の伸張と低緊張が特徴
- 腰椎過前弯姿勢が腰痛と関係するというエビデンスとしては不十分
- 腰椎過前弯姿勢は長時間立位による疼痛や筋・関節へ負担増加による腰痛が出現する可能性はある
- マッスルインバランスとは、筋の “緊張・短縮”と“抑制・筋力低下”により生じる筋機能不全のことであり、腰椎過前弯を引き起こす
- 下位交差症候群とは、骨盤周囲(下肢帯・股関節~骨盤)に生じる筋のアンバランスのことであり、腰椎過前弯姿勢の特徴である「股関節屈筋群や脊柱起立筋の過緊張」と「腹筋群や殿筋群の筋力低下」が引き起こされる
- X線矢状面像による姿勢評価は世界的にゴールドスタンダードであり、腰椎前弯角(Lumbar Lordosis: LL)は腰椎の前弯を示す
- 視診による立位姿勢評価は耳垂・肩峰・大転子・膝蓋骨後面・外果の前方を矢状面上で一直線上に位置するか観察する
- 腰椎過前弯姿勢は耳垂(頭部)や大転子が膝蓋骨より前方に位置しやすい
- 視診による姿勢評価は、検者内信頼性は高いが検者間信頼性が低く、複数のセラピストが測定する場合は注意が必要
- 立位姿勢にて骨盤のASISとPSISを触診する姿勢評価は、道具を必要とせず簡単
- ASISとPSISの高さが3横指以上だと、骨盤の前傾が増加しており腰椎過前弯の可能性がある
- 腰椎過前弯姿勢は体幹屈筋群の筋力が低下しやすく、30秒の上体起こしテストなど体幹屈筋の筋力測定が重要
- 腰椎過前弯姿勢は脊柱起立筋が過緊張・短縮しやすいため、体幹伸筋の伸張性評価は重要
- 前屈動作テストは疼痛の出現や脊柱の屈曲運動から体幹伸筋の伸張性を評価できる
- 立位の前屈動作から疼痛の出現や脊柱・股関節の動きを観察する
- 腰椎過前弯姿勢では腸腰筋や大腿四頭筋の過緊張・短縮が生じるため、トーマステストやエリーテストから伸張性を評価する
ここまで読んでいただき、ありがとうございました。
参考資料
- Dariusz Czaprowski, et al. Non-structural misalignments of body posture in the sagittal plane. Scoliosis Spinal Disord. 2018.
- Shu-Hao Du, et al. Spinal posture assessment and low back pain. EFORT Open Rev. 2023.
- Sean G Sadler, et al. Restriction in lateral bending range of motion, lumbar lordosis, and hamstring flexibility predicts the development of low back pain: a systematic review of prospective cohort studies. BMC Musculoskelet Disord. 2017.
- Robert A Laird, et al. Comparing lumbo-pelvic kinematics in people with and without back pain: a systematic review and meta-analysis. BMC Musculoskelet Disord. 2014.
- Fatemeh Khoshroo, et al. Distinctive characteristics of prolonged standing low back pain developers’ and the associated risk factors: systematic review and meta-analysis. Sci Rep. 2023.
- Christopher J Sorensen, et al. Is lumbar lordosis related to low back pain development during prolonged standing? Man Ther. 2015.
- Donald A. Neumann.カラー版筋骨格系のキネシオロジー原著第2版.医歯薬出版.
- Physiopedia. Management of Lower Back Pain related to Lower Cross Syndrome.
- Physiopedia. Low Back Pain Related to Hyperlordosis.
- Ho-Jun Kim, et al. Influences of trunk muscles on lumbar lordosis and sacral angle. Eur Spine J. 2005.
- Janda V, et al. Evaluation of muscular imbalance. In: Rehabilitation of the spine: a Pracitioner manual, Liebenson C. Philadelphia. 2006.
- 赤坂清和.マッスルインバランスに対する評価と理学療法.理学療法科学.2007.
- Craig Libenson原編.菊地臣一訳.脊椎のリハビリテーション臨床マニュアル上巻.エンタプライズ.
- 荒木茂.マッスルインバランス改善の為の機能的運動療法ガイドブック.運動と医学の出版社.
- Ryosuke Tokida, et al. Association Between Sagittal Spinal Alignment and Physical Function in the Japanese General Elderly Population A Japanese Cohort Survey Randomly Sampled from a Basic Resident Registry. J Bone Joint Surg Am. 2019.
- 金村徳相,他.日本人の脊柱アライメント胸椎から骨盤までの日本人の立位脊柱アライメントとその基準値.関節外科.2009.
- 編集 工藤慎太郎.運動機能障害の「なぜ?」がわかる評価戦略.医学書院.編集 奈良勲,内山靖.図解理学療法検査・測定ガイド第2版.文光堂.
- Christine Fedorak, et al. Reliability of the visual assessment of cervical and lumbar lordosis: how good are we? Spine (Phila Pa 1976). 2003.
- Daniel S Harvie, et al. A comparison of visual and direct assessments of lumbar spine posture. J Bodyw Mov Ther. 2024.
- William H Suits. Clinical Measures of Pelvic Tilt in Physical Therapy. Int J Sports Phys Ther. 2021.
- 新体力テスト.新体力テスト実施要項(20~64歳対象).文部科学省.
- 新体力テスト.新体力テスト実施要項(65~79歳対象).文部科学省.
- 山本利春.測定と評価 現場に活かすコンディショニングの科学.Book House HD.
- 令和5年度体力・運動能力調査結果の概要及び報告書について 統計数値表.スポーツ省.
https://www.mext.go.jp/sports/content/241003-spt_kensport01-000038306_6.pdf





コメント