
変形性膝関節症に歩行指導って効果があるの?

変形性膝関節症の歩行指導には、どんな方法がある?方法で効果が変わる?
変形性膝関節症への歩行指導は、関節の負荷や疼痛を軽減する効果があり、重要なアプローチの1つです。
この記事では、変形性膝関節症における歩行指導の効果や指導プログラム、歩行指導を行う留意点について解説します。
この記事の結論は以下の通りです。
- 変形性膝関節症の歩行指導は、膝関節負荷(KAM)や疼痛の減少、機能向上の効果がある
- 体幹側屈歩行は、立脚初期と立脚後期のKAMが減少する
- toe out歩行は、立脚後期のKAMが減少する
- 歩行指導は個別的な介入で効果が高まる
歩行指導のエビデンスを理解し、臨床に活用しましょう。
- 変形性膝関節症への歩行指導の効果がわかる
- 変形性膝関節症に有効な歩行指導プログラムがわかる
変形性膝関節症に対する運動療法については、他の記事でも解説しています。
膝関節負荷の指標となる外部膝関節内反モーメント(KAM)
まず、歩行時の膝関節負荷の指標であるKAMについて紹介します。
KAMとは、外部膝関節内反モーメント(Knee adduction moment)のことです。
KAMの特徴は以下の通りです。1~4)
- KAMとは、歩行時に床反力によって発生する膝関節の内側を通る力
- KAMの増加は、膝関節内側部の負荷が大きい状態
- 健常者では、立脚初期と立脚後期の2つの時期でKAMが大きくなるが、変形性膝関節症では立脚中期に大きくなる
- KAMの増加は変形性膝関節症を進行させるリスク因子

KAMは歩行時の膝関節負荷を評価する重要な指標です。
KAMを減少させるアプローチによって、膝関節痛の減少や変形性膝関節症の進行予防が図れます。
変形性膝関節症の理解にKAMは重要な要素なので、理解しておきましょう。
変形性膝関節症における歩行指導の効果
変形性膝関節症への歩行指導の効果について解説します。
結論として、歩行指導の効果は以下の3つです。
- 膝関節負荷(KAM)の減少
- 膝関節痛の減少
- 身体や膝関節機能の向上
以下に詳細を解説します。
歩行指導による膝関節負荷の減少
歩行指導による膝関節負荷の減少効果について解説します。
Simicらは、歩行指導とKAMの関連について系統的レビューにて報告しています。5)
健常者と変形性膝関節症を対象とした24研究が含まれました。
KAMと歩行指導の内容についての結論は以下の通りです。
KAMが減少する歩行指導:杖の使用、歩隔の増加、膝内側スラスト、股関節内旋位の増加、足部内側への体重移動、罹患側への体幹側屈の増加
KAMが増加する歩行指導:罹患側の杖使用、ノルディックポールの使用、膝関節屈曲の増加
KAMに一貫性がない歩行指導:歩幅の減少、toe out歩行、歩行速度の増減
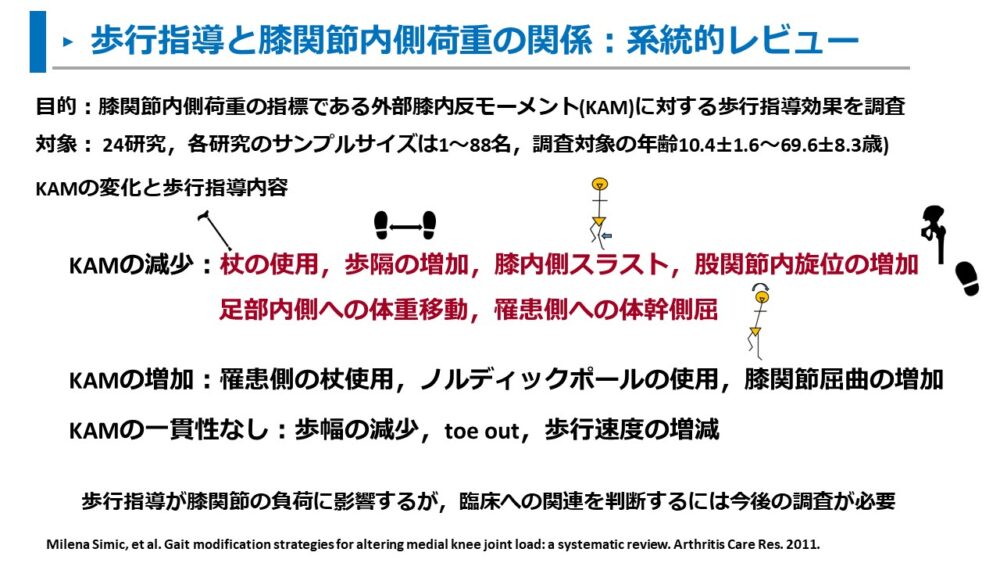
歩行指導の内容によって、KAMが増減することが示されました。
臨床では、KAMが増加する歩行を修正し、減少する歩行指導を選択しましょう。
また、Bowdらも系統的レビューによって、歩行指導によるKAMの減少効果を報告しています。6)
歩行指導による結果は以下の通りでした。
3つの歩行指導によって、立脚初期のKAMが減少した
- 罹患側への体幹側屈(SMD -1.99, 95%CI -2.72~-1.18)
- 股関節の内旋(SMD -1.24, 95%CI -2.31~-0.17)
- 膝内側スラスト(SMD -0.66, 95%CI -1.17~-0.13)

SMDは標準偏差として介入効果を表す
SMD 0.2~0.5:小さい効果,0.51~0.8:中等度の効果,SMD> 0.8:大きい効果とした
立脚初期のKAMを減少させる歩行指導として、罹患側への体幹側屈、股関節の内旋、膝内側スラストが有効と述べています。
特に、罹患側への体幹側屈と股関節の内旋はSMDが0.7より高く、大きな効果を示しました。
さらに、Silvaらも、内側型変形性膝関節症の膝関節負荷に対する、歩行指導の効果について系統的レビューとメタ解析によって調査しています。7)
17研究、362名を対象として、罹患側への体幹側屈歩行やtoe in & toe out歩行などの歩行指導が含まれました。
膝関節負荷に対する歩行指導の効果は以下の通りです。
罹患側への9°体幹側屈歩行は、立脚初期のKAM減少に、中等度の効果がある(ES -0.67, 95%CI -1.01~-0.33)
10°toe in歩行は、立脚初期のKAM減少に、中等度の効果がある(ES -0.51, 95%CI -0.81~-0.20)
20°toe out歩行は、立脚後期のKAM減少に、小さい効果がある(ES -0.42, 95%CI -0.73~-0.11)

ESは効果サイズを表す
ES 0.2~0.49:小さい効果 ES 0.5~0.79:中等度の効果 ES ≥0.8:大きい効果
体幹側屈歩行やtoe in & toe out歩行が膝関節の内側負荷を減らすことが示されています。
ただし、この調査の結果は、エビデンスレベルが非常に低い~低いレベルとしており、結果の解釈には注意が必要かもしれません。
また、Silvaらは考察にて以下のように述べています。
臨床上の推奨する最適な介入量を決定するには、今後も研究が必要である。
歩行指導プログラムや介入量(角度)によるKAMの減少効果が明らかとなっていますが、推奨プログラムを決定するにはエビデンスが不十分なようです。
系統的レビューやメタ解析の報告から、歩行指導によって膝関節内側負荷(KAM)が減少することが明らかとなっています。
KAMの減少は、変形性膝関節症の進行予防に繋がるため、歩行指導のアプローチも重要です。
ただし、いくつかの研究でエビデンスレベルが高くないことも知っておきましょう。
歩行指導による膝関節痛の減少や機能の向上
Tamuraらは系統的レビューとメタ解析にて、変形性膝関節症の疼痛に対する歩行指導の効果を報告しています。8)
調査に含まれた歩行指導の内容は、体幹側屈歩行やtoe in・toe out歩行などが含まれました。
歩行指導による疼痛軽減効果は以下の通りです。
歩行指導は非実施に比べて、疼痛軽減に有意な中等度の効果を認めた(SMD -0.44, 95%CI -0.80~-0.07, p=0.02)

歩行指導は疼痛軽減に中等度の効果があることが、系統的レビューとメタ解析によって明らかになっています。
ただし、Tamuraらの調査では、歩行指導の有効性に関するエビデンスレベルは非常に低いようです。
歩行指導の有効性について、RCTでの調査もいくつかあります。
Cheungらは、膝関節内反モーメント(KAM)が減少する歩行指導によって、初期の変形性膝関節症の症状が改善するか調査しました。9)
歩行指導は内容は以下通りです。
1週間に1回、6週間実施。
歩行プログラムは、KAMが指導前の80%になるように、被験者が自由に選択した。
この調査では、トレーニング後とトレーニング終了後6ヶ月の効果を調べています。
結果は以下の通りです。
- トレーニング後において、歩行指導群のWOMACトータルスコア、疼痛スコア、身体機能スコアは、ベースラインよりも42~49%も有意に改善した
- 6ヶ月後において、歩行指導群のWOMACトータルスコア、疼痛スコア、身体機能スコアは、ベースラインよりも48~59%も有意に改善した
- 6ヶ月後において、歩行指導群のWOMACトータルスコア、身体機能スコアは、対照群よりも35~38%も有意に改善した

WOMACとは、変形性膝関節症や変形性股関節症を対象とした疾患特異的な評価尺度。
疼痛5項目、こわばり2項目、機能17項目の合計24項目の自記式質問表。
Cheungらの結果から、初期の変形性膝関節症に対する歩行指導は、疼痛と身体機能の改善が図れることが明らかとなりました。
また、歩行指導のトレーニング効果は6ヶ月程度は継続しており、初期の変形性膝関節症への歩行指導は重要であると考えられます。
さらに、Wangらも、初期変形性膝関節症に対するセンサーベース歩行練習の効果を調査しました。9)
歩行練習の内容は以下の通りです。
週1回、6週間の歩行練習を実施。
歩行の内容は、通常歩行よりも20%KAMが減少するように足部の向きを調整した歩行。
センサーを埋め込んだ靴を用いて、足部の向きをリアルタイムでフィードバックを受けながら歩行練習をしました。
この調査の結果は以下の通りでした。
- 対照群と比べ、歩行練習群は疼痛VASが有意に低く、中等度の効果を認めた(Cohen’s d 0.63)
- 対照群と比べ、歩行練習群はKOOSスコアが有意に高く、中等度の効果を認めた(Cohen’s d 0.70)
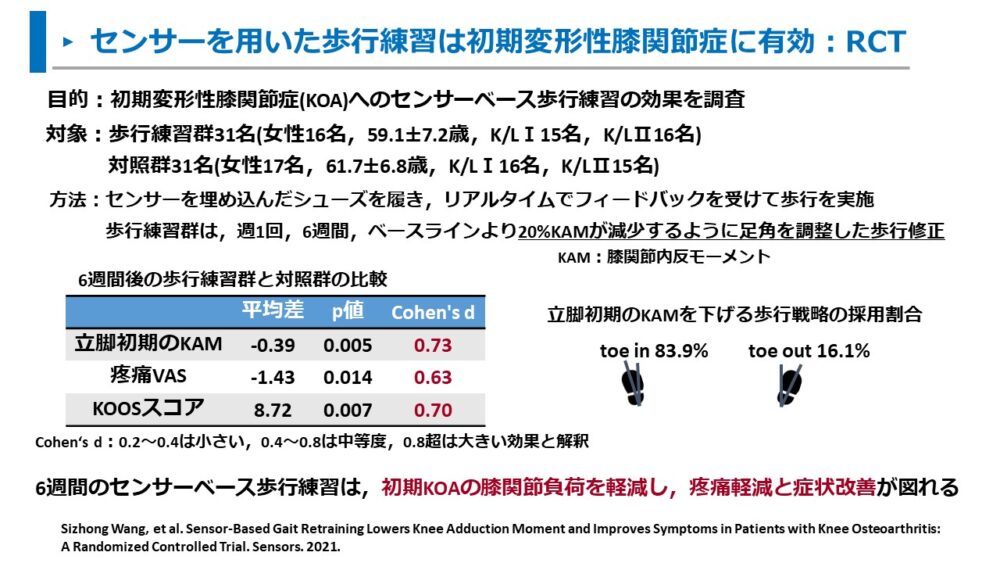
Cohen‘s dは介入の効果量を示す
0.2~0.4は小さい,0.4~0.8は中等度,0.8超は大きい効果と解釈
KOOSスコアとは、変形性関節症を含めた膝損傷を対象とした疾患特異的な評価尺度。
症状5項目、こわばり2項目、痛み9項目、日常生活機能17項目、スポーツレクリーション機能5項目、QOL4項目からなる自記式質問表。
6週間の足部を調整するセンサーベースの歩行練習は、初期変形性膝関節症の疼痛や症状の改善を示しました。
系統的レビューとメタ解析、そしてRCTの調査から、歩行指導は変形性膝関節症の膝関節痛や機能改善に有効でした。
歩行指導も変形性膝関節症の治療に取り入れてみましょう。
具体的な歩行指導プログラムと効果
具体的な歩行指導のプログラムとその効果について解説します。
解説する歩行指導プログラムは、体幹側屈歩行とtoe out歩行です。
罹患側への体幹側屈歩行
変形性膝関節症に対する体幹側屈の歩行指導について解説します。
結論は以下の通りです。
- 体幹側屈歩行とは、罹患側立脚時に罹患側への体幹側屈をする歩行
- 体幹側屈歩行は、立脚初期と立脚後期のKAMを減少させる
- 体幹側屈角度が大きいほど、KAMの減少が大きくなる可能性
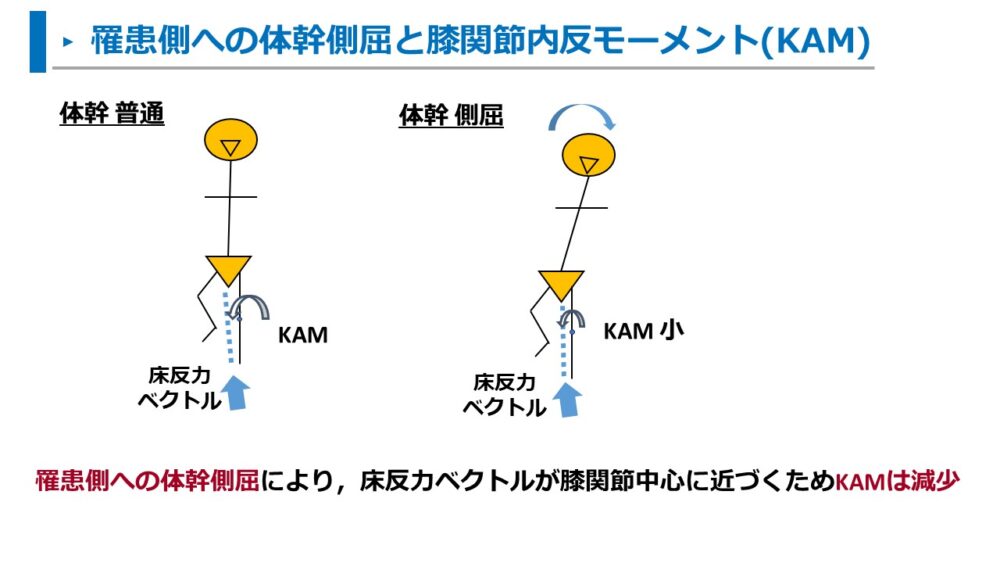
体幹側屈歩行によるKAM減少の機序は以下の通りです。
体幹側屈歩行とは、罹患側の立脚時に罹患側へ体幹側屈をする歩行のこと。
体幹を罹患側に側屈することで、床反力ベクトルを外側へ誘導させ、膝関節中心に近づけます。
床反力ベクトルが膝関節中心の近くを通るため、膝関節内反モーメントが減少し、膝関節の内側負荷を減少します。
体幹側屈歩行の効果について、BowdらとSilvaらの系統的レビューとメタ解析にて、以下のように報告されています。5)6)
- 罹患側への体幹側屈は立脚初期のKAMを減少した効果は、中等度の効果量(SMD -1.99, 95%CI -2.72~-1.18)(Bowdら)
- 罹患側への体幹側屈は立脚初期のKAMを減少した効果は、中等度の効果量(ES -0.67, 95%CI -1.01~-0.33)(Silvaら


体幹側屈による歩行指導は立脚初期のKAMを減少させることが、系統的レビューとメタ解析で明らかです。
また、他の歩行指導よりもSMDとESが高く、罹患側への体幹側屈歩行は効果が高いアプローチてまあると考えられます。
また、Gerbrandsらは2023年に変形性膝関節症の最適な歩行戦略の調査として、体幹側屈歩行と膝内側スラスト歩行の効果を調べています。10)
2種類の歩行指導のうち、最もKAMが減少した歩行指導から体幹側屈群と膝内側スラスト群の2群に分けて、歩行時のKAMを比較しました。
体幹側屈歩行「踵が接地するときに,症状がある膝側に体幹を横に傾け,片足で立っている間にゆっくり戻す」
膝内側スラスト歩行「片足で立っている時に,症状がある膝を内側に動かす」
体幹側屈歩行と膝関節スラスト歩行によるKAMの変化は以下の通りでした。
- 体幹側屈歩行は、体幹側屈群と膝内反スラスト群ともに最大KAM・立脚初期のKAM・立脚後期のKAMが有意に減少した
- 膝内側スラスト歩行は、体幹側屈群の立脚後期のKAM以外は有意に減少した
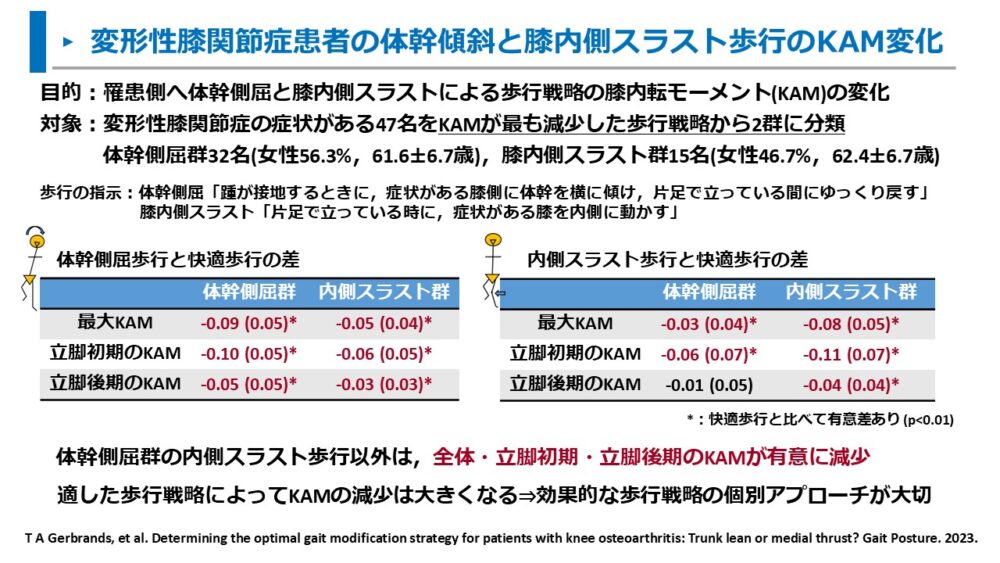
体幹側屈歩行と膝内反スラスト歩行は、立脚初期と立脚後期のKAMが減少し、歩行指導による有効性が示されました。
また、Simicらは内側膝関節症における体幹側屈歩行時の側屈角度の影響を調査しています。11)
この調査では、体幹の側屈角度を6°・9°・12°の3パターンと通常歩行でKAMを比較しました。
調査の結果は以下の通りでした。
- 立脚初期のKAMは、通常歩行よりも体幹側屈角6°・9°・12°で有意に減少した
- 立脚後期のKAMは、通常歩行よりも体幹側屈角6°・9°・12°で有意に減少した
- 体幹側屈角度の増加に伴い、KAMの減少が大きくなる傾向
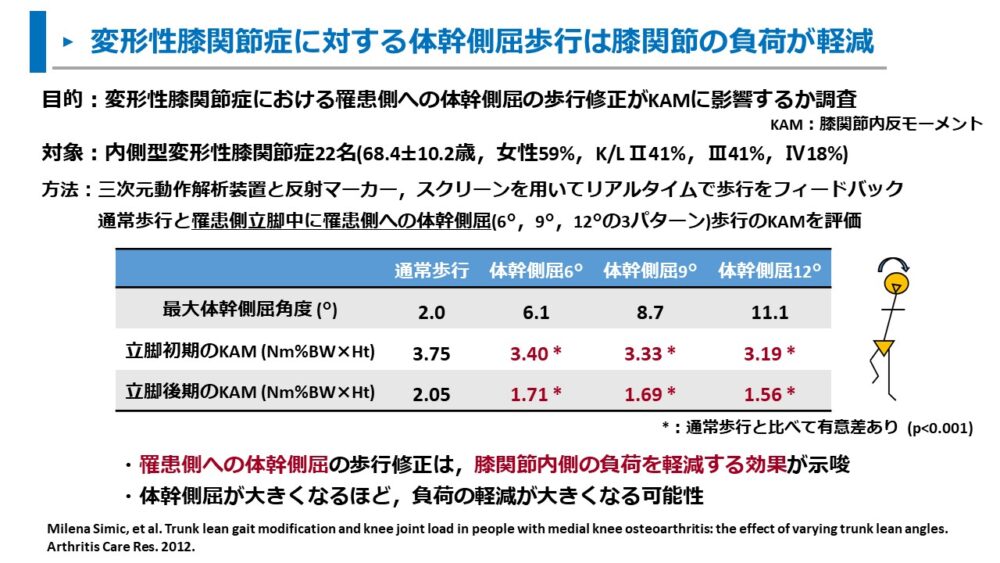
体幹側屈歩行は、立脚初期と立脚後期のKAMを減少させる歩行指導であることが明らかとなりました。
また、この調査の興味深い点は、体幹の側屈角度が大きくなるほど、KAMが減少したことです。
体幹の側屈角度が大きいほど、膝関節負荷を軽減する可能性があります。
ただし、明確な容量の設定はまだ明らかではなく、今後の調査に期待です。
系統的レビューやメタ解析など多くの研究が、変形性膝関節症への体幹側屈歩行の効果を調査しています。
罹患側への体幹側屈歩行は、立脚初期と後期のKAMを減少させる有効なアプローチです。
体幹側屈歩行も歩行指導プログラムとして、検討しましょう。
toe out歩行
変形性膝関節症に対するtoe outの歩行指導について解説します。
結論は以下の通りです。
- toe out歩行とは、足角(進行方向と第2中足骨長軸のなす角)を大きくする歩行
- toe out歩行は立脚後期のKAMは減少するが、立脚初期のKAMは減少させない
- toe in歩行は立脚初期のKAMは減少するが、立脚後期のKAMは減少しない
toe outによるKAM減少の機序は以下の通りです。
toe out歩行とは、足角を通常よりも大きくした歩行のこと。(足角とは、進行方向と第2中足骨長軸のなす角ですが、研究によって定義は異なる。)
Toe outが大きくなると、床反力ベクトルが外側へ向くため、膝関節中心に近づきます。
そのため膝関節内反モーメントが減少し、膝関節の内側負荷を減少します。

toe out歩行の効果は、Slivaらの系統的レビューでも報告されています。7)
結果は以下の通りです。
- toe out歩行は立脚後期のKAMを減少させる、小さい効果がある(ES -0.42, 95%CI -0.73~-0.11)
- toe in歩行は立脚初期のKAMを減少させる、中等度の効果がある(ES -0.51, 95%CI -0.81~-0.20)

系統的レビューの結果、toe out歩行は立脚後期のKAMを減少させる効果が報告されています。
ただし、他の歩行指導よりもESが小さいため、KAMを減少させる効果は小さいかもしれません。
また、Huntらは、通常より10°増加させたtoe out歩行を10週間実施した効果を調べました。12)
対象は、軽症~重症の内側型変形性膝関節症16名です。
10週間のtoe out歩行指導とベースラインを比較した結果は、以下の通りでした。
- 立脚初期のKAMに有意な変化はなし
- 立脚後期のKAMは有意に減少(平均差-0.30、p=0.04)
- WOMAC合計スコアは有意に改善(平均差-10.5、p=0.02)
- 疼痛NRSは有意に減少(平均差-1.9、p<0.001)
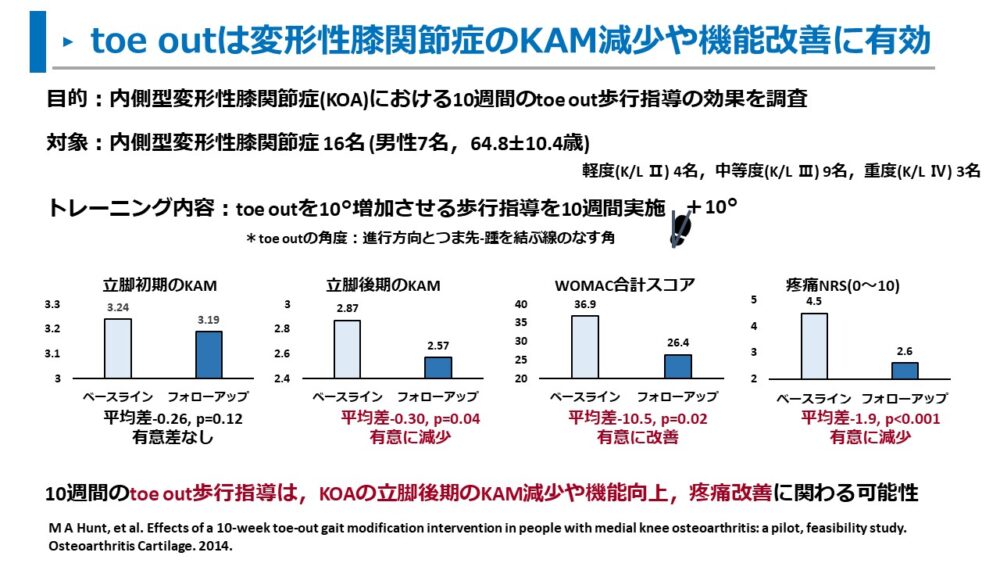
変形性膝関節症に対して、10°増加させたtoe out歩行は立脚後期のKAMを減少させ、疼痛や機能改善に有効です。
ただし、立脚初期のKAMを減少させる効果は認めませんでした。
さらに、HuntらはRCTにてtoe out歩行の効果を調査しています。13)
この調査では、内側型変形性膝関節症を対照群とtoe out群に分けて、比較しました。
対照群とtoe out群の介入内容は以下の通りです。
対照群:toe outの指導を受けず、4ヶ月のトレッドミル歩行運動を8回実施。
toe out群:toe outの角度15°を目標に分度器で測定。鏡を用いたフィードバックを用いて、4ヶ月のトレッドミル歩行練習を8回実施。
4ヶ月後の対照群とtoe out群を比較した結果は、以下の通りでした。
- 対照群とtoe out群では、WOMAC疼痛と身体機能、立脚初期KAMの変化量に有意な差は認めなかった
- 立脚後期KAMの変化量は、toe out群で有意な低下を認めた(2群間の変化量の差-0.26、p<0.001)
内側型変形性膝関節症に対するtoe out歩行指導は、立脚後期のKAMが減少する効果が明らかでした。
また、Uhlrichらは、健常者を対象にtoe in歩行とtoe out歩行のKAMを調査しています。14)
調査では、10°toe in歩行と10°toe out歩行のKAMを通常歩行と比較しました。
- toe in歩行は立脚初期のKAMが有意に減少するが、立脚後期のKAMは有意な減少は認めなかった
- toe out歩行は立脚後期のKAMが有意に減少するが、立脚初期のKAMは有意な減少は認めなかった
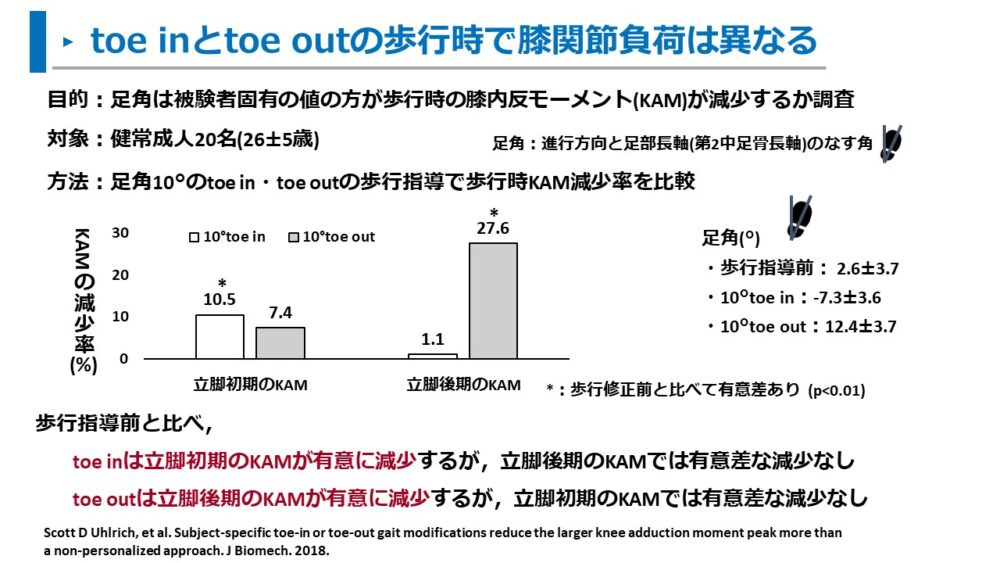
toe out歩行は立脚後期のKAM減少に有効であり、toe in歩行では立脚初期のKAM減少に有効である特徴があります。
toe out歩行指導に関して、論文を紹介しました。
toe out角度を増やすことで、立脚後期のKAM減少することが明らかとなっています。
また、膝関節の疼痛や機能の改善も期待できるため、toe out歩行も活用してみてはいかがでしょうか。
歩行指導の留意点
変形性膝関節症に対して歩行指導を行う際の、知ってもらいたい点を解説します。
変形性膝関節症における歩行指導の留意点は以下の通りです。
- 歩行指導による有害事象は少ないが、エビデンスは明らかではない
- 歩行指導は対象者に固有のプログラムを選択することで効果が高まる
歩行指導による有害事象は少ないがエビデンスは明らかではない
歩行指導では、膝関節の負担を減らすために普段と異なる歩行をします。
そのため、膝の隣接関節である股関節や足関節に、悪影響を及ぼすかもしれません。
ここでは、歩行指導によって生じる困難感や不快感などの有害事象について解説します。
歩行指導の有害事象についての結論は以下の通りです。
- 歩行指導によって隣接関節への悪影響は少ないが、エビデンス不足により明らかではない
- 歩行指導によって困難感や不快感を訴える人もいるが、比較的に軽症で長期化しない
Bowdらは系統的レビューから、変形性膝関節症における歩行指導が、他の下肢に悪影響を与えないか調査しています。6)
結論は以下の内容でした。
- 股関節や足関節への影響に関して、困難感や不快感の報告はある
- 歩行指導による悪影響の調査は少なく、隣接関節へ悪影響があるか確認できない

歩行指導によって困難感や不快感を報告した調査もありますが、比較的に軽症であったと述べられています。
ただし、研究が少なく、悪影響を及ぼすかは明らかにできませんでした。
歩行指導の有害事象について、変形性膝関節症にtoe out歩行を実施したHuntらの調査では、以下のように述べられています。12)
股関節または膝関節に不快感が出現した人は33%であったが、2週間以上は継続しなかった。
10週間のtoe out歩行は、困難感は最小であり、下肢の関節に悪影響を及ぼさないことが示唆された。
Huntらの調査では、歩行指導の開始初期に困難感や不快感が出現しやすく、トレーニングの継続によって減少したようです。
歩行指導の有害事象について、まだ調査が少なくエビデンスが明らかではありません。
ただ、困難感や不快感は個人差によって出現するが、比較的に軽症なことが多く、長期化もしないと報告があります。
歩行指導は対象者に固有のプログラムを選択することで効果が高まる
歩行指導のプログラムは多くの種類があり、臨床では「どの歩行指導を選択するか」が重要です。
ここでは、対象者に合わせた固有の歩行指導を選択する重要性について解説します。
以下が結論です。
- 画一的な歩行指導プログラムよりも、対象者に合わせた固有の歩行指導プログラムによってKAMの減少は大きくなる
- 対象者に合った歩行指導とは、いくつかのプログラムの中で最もKAMが減少した歩行のこと
Gerbrandsらは、体幹側屈歩行と膝内側スラスト歩行の2種類の歩行指導の効果を調査しました。10)
調査では、体幹側屈歩行と膝内側スラスト歩行のKAMを評価し、KAMの減少が大きかった歩行指導から2群に分けて、快適歩行とKAMを比較しています。
結果は以下の通りです。
- 体幹側屈歩行と膝内側スラスト歩行の両方が、快適歩行よりも有意にKAMが減少した
- 体幹側屈群では体幹側屈歩行の方がKAMの減少が大きく、膝内側スラスト群では膝内側スラストの方がKAMの減少が大きかった
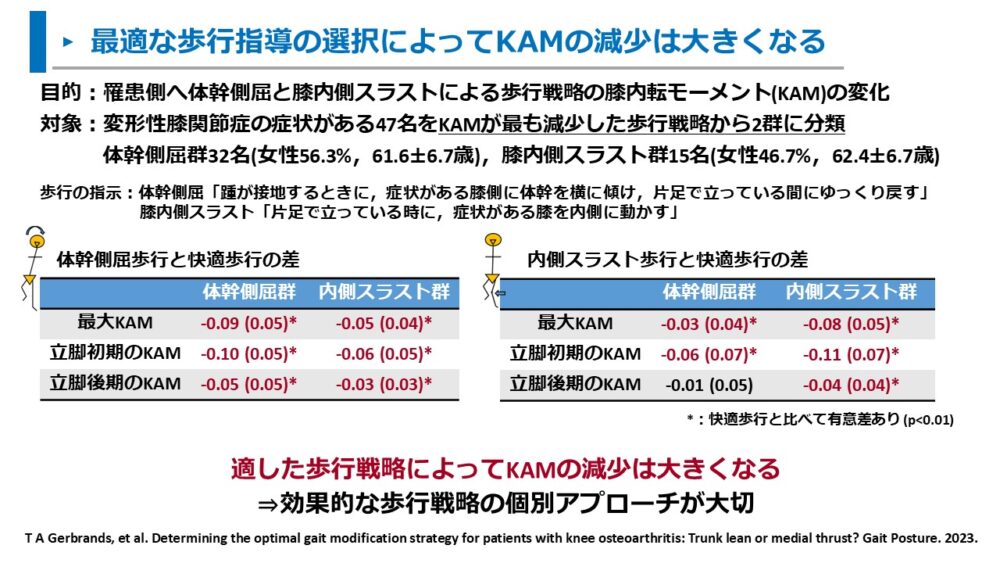
適した歩行プログラムの選択によってKAMの減少が大きくなることが明らかとなりました。
また、Uhlrichらは、5°と10°のtoe inとtoe outの4種類と対象者固有の歩行指導でKAMの減少が異なるか調査しました。14)
結果は以下の通りです。
- すべての歩行指導は指導前よりも有意にKAMが減少した(p<0.01)
- 対象者固有の歩行指導は最もKAMが減少した
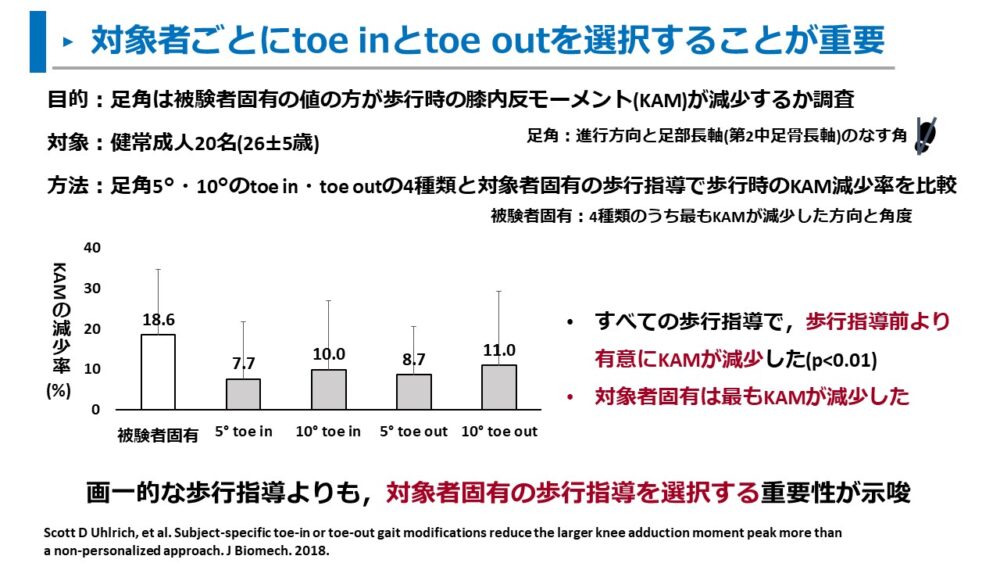
toe inやtoe out歩行では、対象者に合わせた足角の角度を選択することが重要であると述べています。
体幹の側屈やtoe in、toe outなどの報告から、対象者に合った歩行指導を選択することでKAMの減少が大きくなること明らかにされています。
紹介した研究をみると「対象者に合う歩行指導」とは、「いくつかの歩行指導の中で最もKAMが減少した歩行」のことです。
歩行指導の際には、多くの指導を試して、最適な歩行を評価しましょう。
ただし、現段階で歩行時の膝関節の負担を評価する簡便な方法は確立されていません。
床反力計や三次元動作解析装置は容易に用いれる病院や施設は多くないため、臨床でも簡単に膝関節負荷を評価する方法の調査が進むことが期待されます。
おまけ:歩行指導の組み合わせ
ここでは、歩行指導の組み合わせによる効果を紹介します。
調べられた範囲では、1研究のみだったので番外編としました。
Favreらは、健常成人を対象に歩行指導の組み合わせによるKAMの減少を比較しました。
調査した歩行指導の組み合わせは以下の通りです。
足角(減少,正常,増加),歩隔(減少,正常,増加),歩行速度(減少,正常,増加),体幹側屈(正常,増加)の組み合わせ54通り
歩行指導の組み合わせと通常歩行のKAMを比較した結果は、以下の通りでした。
toe in・広い歩隔・体幹側屈増加の組み合わせが、単一の歩行修正よりもKAMの減少が大きかった
- 立脚初期のKAMは 1.40±0.68 %BW×Ht (p<0.001) 減少
- 立脚後期のKAMは 0.46±076 %BW×Ht (p=0.084) 減少)
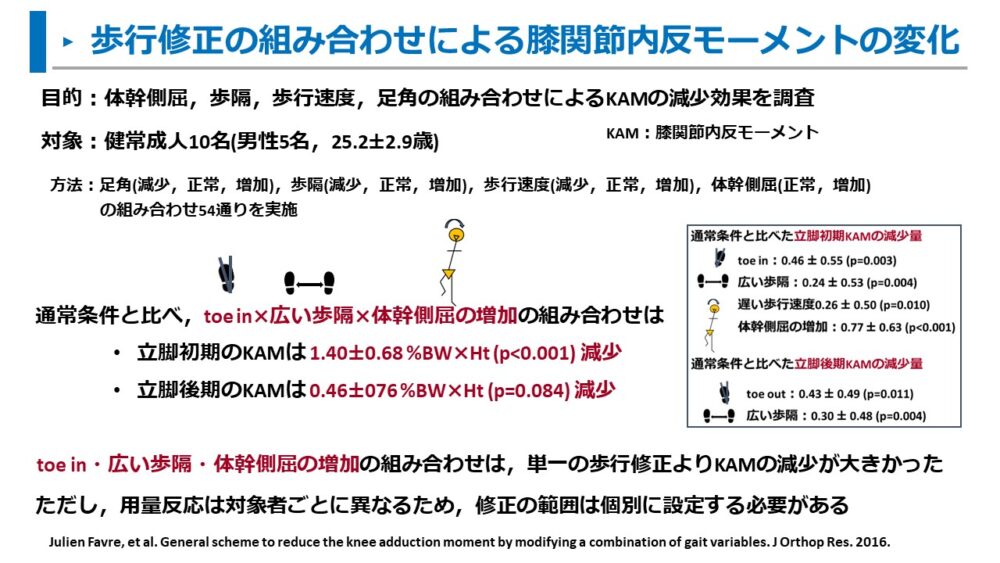
歩行指導として、toe in・広い歩隔・体幹側屈増加の組み合わせが最もKAMが減少しました。
ただし、考察にて以下の注意点を述べています。
(歩行指導の)用量反応は対象者ごとに異なるため、歩行指導の程度は個別に設定する必要がある
そのため、決まった歩行指導ではなく、対象者に合わせた範囲やプログラムを検討しましょう。
もしかしたら、歩行指導の組み合わせも対象者ごとに選択する必要があるかもしれません。
歩行指導の組み合わせについては、まだ調査が進んでいないため、今後の調査に期待です。
まとめ
変形性膝関節症の歩行指導について、論文をもとにまとめました。
- KAMは膝関節の負荷を示す指標であり、変形性膝関節症のリスク因子
- 変形性膝関節症の歩行指導には、膝関節の負荷(KAM)の軽減、疼痛の軽減、機能の向上の効果がある
- 罹患側への体幹側屈の歩行指導は、立脚初期と後期のKAM減少、疼痛改善、機能向上の効果がある
- toe outの歩行指導は、立脚後期のKAM減少、疼痛改善、機能向上の効果がある
- 歩行指導は対象者に合わせたプログラムによってKAMの減少が大きくなる
ここまで読んでいただき、ありがとうございました。
歩行指導の参考になりましたら幸いです。
参考資料
- Donald A. Neumann. 嶋田智明,有馬慶美.カラー版筋骨格系のキネシオロジー原著第2版.医歯薬出版.2012.
- 日本整形外科学会 監修.変形性膝関節症診療ガイドライン.2023.
- 石井慎一郎.変形性膝関節症-歩行解析からみた理学療法の可能性.理学療法学.2011.
- Hiroshige Tateuchi, et al. Gait- and postural-alignment-related prognostic factors for hip and knee osteoarthritis: Toward the prevention of osteoarthritis progression. Phys Ther Res. 2019.
- Milena Simic, et al. Gait modification strategies for altering medial knee joint load: a systematic review. Arthritis Care Res. 2011.
- Jake Bowd, et al. Does Gait Retraining Have the Potential to Reduce Medial Compartmental Loading in Individuals With Knee Osteoarthritis While Not Adversely Affecting the Other Lower Limb Joints? A Systematic Review. Arch Rehabil Res Clin Transl. 2019.
- M Denika C Silva, et al. Effects of neuromuscular gait modification strategies on indicators of knee joint load in people with medial knee osteoarthritis: A systematic review and meta-analysis. PLoS One. 2022.
- Hiroyuki Tamura, et al. Clinically significant effects of gait modification on knee pain: A systematic review and meta-analysis. J Back Musculoskelet Rehabil. 2024.
- R T H Cheung, et al. Immediate and short-term effects of gait retraining on the knee joint moments and symptoms in patients with early tibiofemoral joint osteoarthritis: a randomized controlled trial. Osteoarthritis Cartilage. 2018.
- Sizhong Wang, et al. Sensor-Based Gait Retraining Lowers Knee Adduction Moment and Improves Symptoms in Patients with Knee Osteoarthritis: A Randomized Controlled Trial. Sensors. 2021.
- T A Gerbrands, et al. Determining the optimal gait modification strategy for patients with knee osteoarthritis: Trunk lean or medial thrust? Gait Posture. 2023.
- Milena Simic, et al. Trunk lean gait modification and knee joint load in people with medial knee osteoarthritis: the effect of varying trunk lean angles. Arthritis Care Res. 2012.
- M A Hunt, et al. Effects of a 10-week toe-out gait modification intervention in people with medial knee osteoarthritis: a pilot, feasibility study. Osteoarthritis Cartilage. 2014.
- M A Hunt, et al. Clinical and biomechanical changes following a 4-month toe-out gait modification program for people with medial knee osteoarthritis: a randomized controlled trial. Osteoarthritis Cartilage. 2018.
- Scott D Uhlrich, et al. Subject-specific toe-in or toe-out gait modifications reduce the larger knee adduction moment peak more than a non-personalized approach. J Biomech. 2018.





コメント