
立ち上がり動作の観察分析が難しい
正常な動作がわからない

書き方がわからない
立ち上がり動作を観察するコツが知りたい
立ち上がり動作観察は、身体機能や動作能力をみるためにも重要な評価です。
しかし、学生時代や新人時代は苦戦した人も多いのではないのでしょうか。
この記事では、椅子からの立ち上がり動作観察について、観察のポイントから書き方まで実践できるように解説します。
また、論文をもとに立ち上がり動作時の関節可動域や筋活動も紹介します。
この記事の結論は以下の通りです。
- 椅子からの立ち上がり動作は3相に区分する
- 第1相の観察ポイント:頭部が足趾よりやや前に出るくらいまで股関節の屈曲して骨盤前傾・体幹を前方に傾斜して重心を前方移動する
- 第2相の観察ポイント:股関節の屈曲が止まるタイミングで膝関節が伸展して殿部が離床する・殿部離床した瞬間に膝はわずかに前方移動する・下腿が前傾(足関節が背屈)する
- 第3相の観察ポイント:足関節最大背屈後から股関節と膝関節が伸展して頭部と殿部が同時に重心線に近づく
- 正常な立ち上がり動作に必要な関節角度は、股関節屈曲95°以上、足関節背屈10°以上と報告がある
- 動作観察前のチェックポイント:座っている物と座高、手すりや介助者の有無、靴や装具の有無、座位姿勢
- 動作観察の記載項目:どの相か、どの関節か、どの運動方向か、運動のタイミングや運動範囲はどうか
この記事を読むことで、椅子からの立ち上がり動作の正常動作と観察のポイント、書き方を理解することができます。
また、椅子からの立ち上がり動作時の関節運動角度や筋活動に関して知ることができます。
- 椅子からの立ち上がり動作観察の方法と記録がわかる
- 立ち上がり動作時の関節可動域や筋活動の一つの目安がわかる
歩行観察や歩行分析については別記事でも解説しています。
椅子からの立ち上がり動作の3相分けと各相の特徴
ここでは、椅子からの立ち上がり動作を観察するために役立つ、各相の特徴を解説します。
結論は以下の通りです。
- 椅子からの立ち上がり動作は3つの相に区分できる
- 第1相:座位姿勢から殿部が離床するまで
- 第2相:殿部離床から足関節の最大背屈まで
- 第3相:足関節最大背屈位から股関節伸展終了
- 第1相のポイント:頭部が足趾よりやや前に出るくらいまで股関節の屈曲による骨盤前傾・体幹を前方傾斜して重心が前方移動する
- 第2相のポイント:股関節屈曲が制限されるタイミングで膝関節が伸展して殿部が離床する、殿部離床した瞬間に膝はわずかに前方移動する
- 第3相のポイント:足関節最大背屈後から股関節と膝関節が伸展して頭部と殿部が同時に重心線に近づき重心が上方へ移動する
椅子からの立ち上がり動作は以下の要素で構成されています1)。
- 重心の前下方移動:体幹の前傾と下腿の前傾
- 重心の上方移動:腰背部の伸展と下肢の抗重力伸展

椅子からの立ち上がり動作では、重心を前下方へ移動した後に上方へ移動する運動です。
重心を円滑に動かすために、四肢や体幹の運動が重要になります。
動作を観察しやすくするため、椅子からの立ち上がり動作では第1~3相に分けます。
立ち上がり動作の3相区分は以下の通りです。
- 第1相:座位姿勢から殿部が離床するまで
- 第2相:殿部離床から足関節の最大背屈まで
- 第3相:足関節最大背屈位から股関節伸展終了
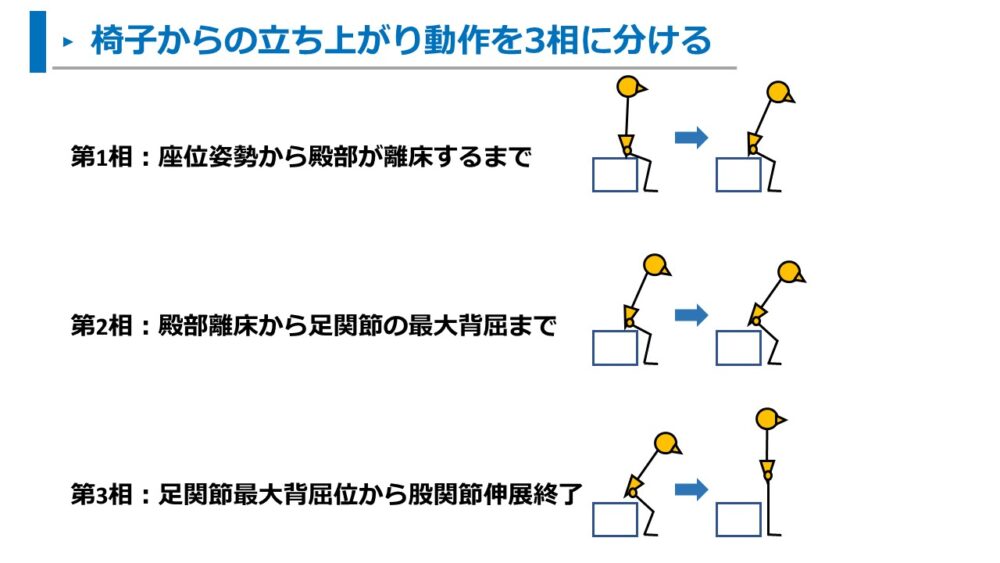
立ち上がり動作の分割を知ることで、動作の見え方がシンプルになり、観察が簡単になります。
また、各相の特徴を以下にまとめます1,2)。
第1相:重心を前方に移動する相
- 体幹を前傾させ体を前方に移動し、大腿部に支持基底面を作る
- さらに重心線を足部に移動させ、足部に荷重を行う
第2相:重心を前下方に移動する相
- 殿部離床後に前下方へ体重を移動させて足部に荷重を行う相
第3相:重心を上方へ移動する相
- 骨盤前傾、腰部伸展、足底で床を蹴り、両下肢を伸展しながら立位姿勢をとる相
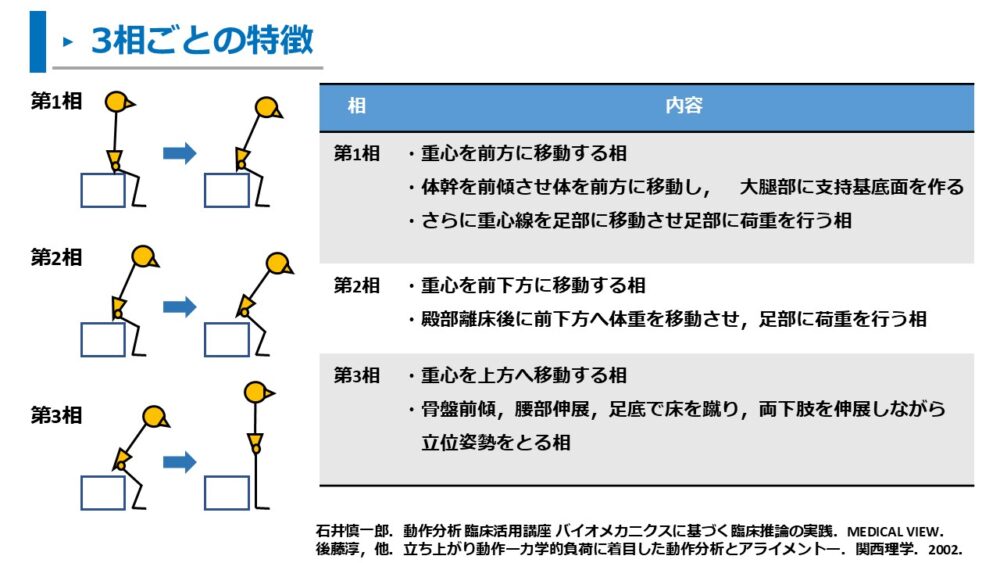
各相で立ち上がり動作に重要となる重心の移動に特徴があります。
異常な動作に気がつくため、正常な動作における各相の特徴を理解しましょう。
正常動作における3相ごとの運動も大切です。
立ち上がり動作における3相ごとの頭頚部~足部までの運動は以下にまとめています1)。
- 第1~2相:体幹・骨盤の前傾運動、下肢の屈曲運動
- 第3相:体幹・骨盤の伸展運動、下肢の伸展運動
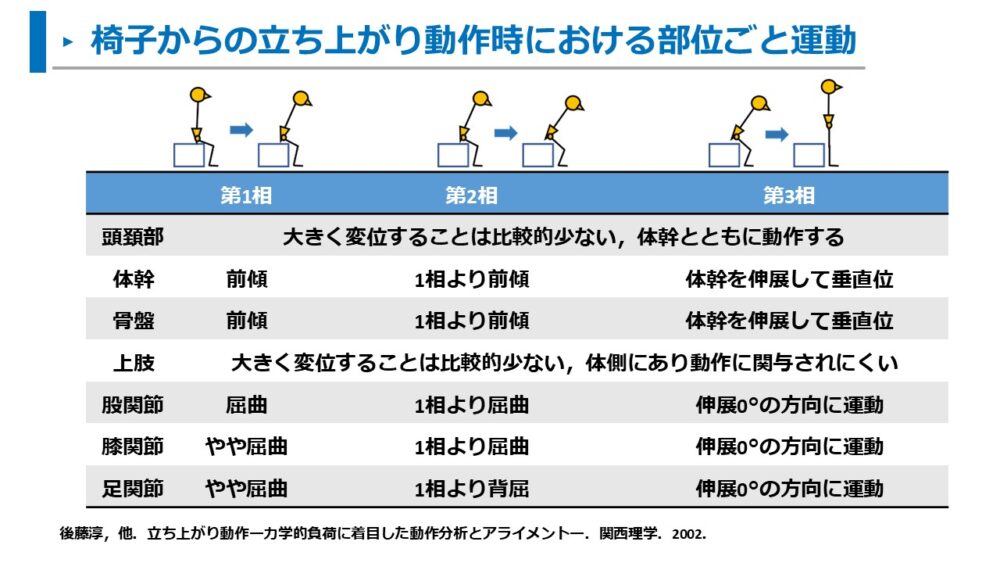
そして、椅子からの立ち上がり動作では、運動の方向だけでなく、運動の範囲やタイミングが滑らかな動作に重要です。
動作観察においても運動の範囲やタイミングにも着目して観察しましょう。
各相の観察ポイントは以下が挙げられます。
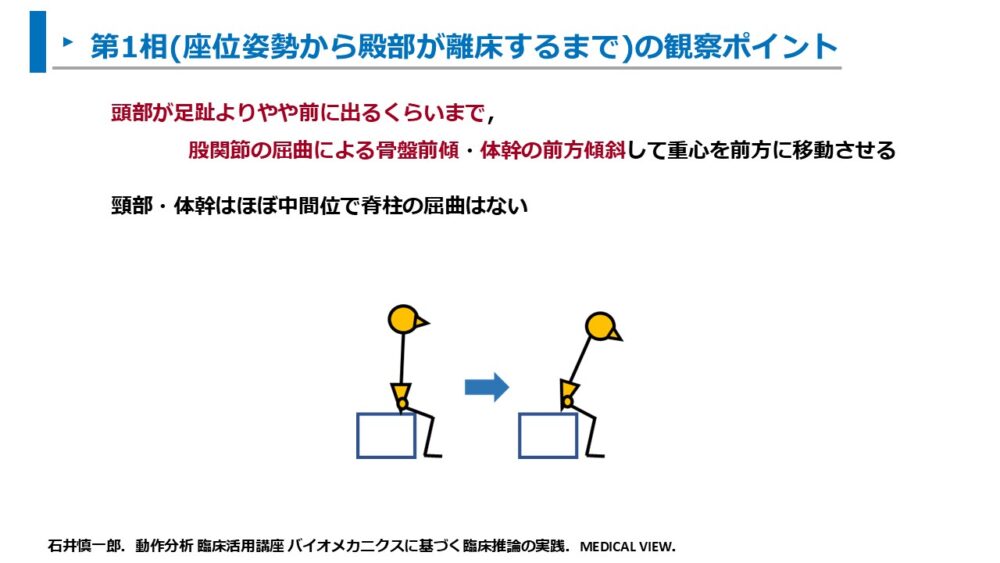
第1相
- 頭部が足趾よりやや前に出るくらいまで股関節の屈曲による骨盤前傾・体幹の前方傾斜して重心を前方に移動させる
- 頸部・体幹はほぼ中間位で脊柱の屈曲はない
第2相
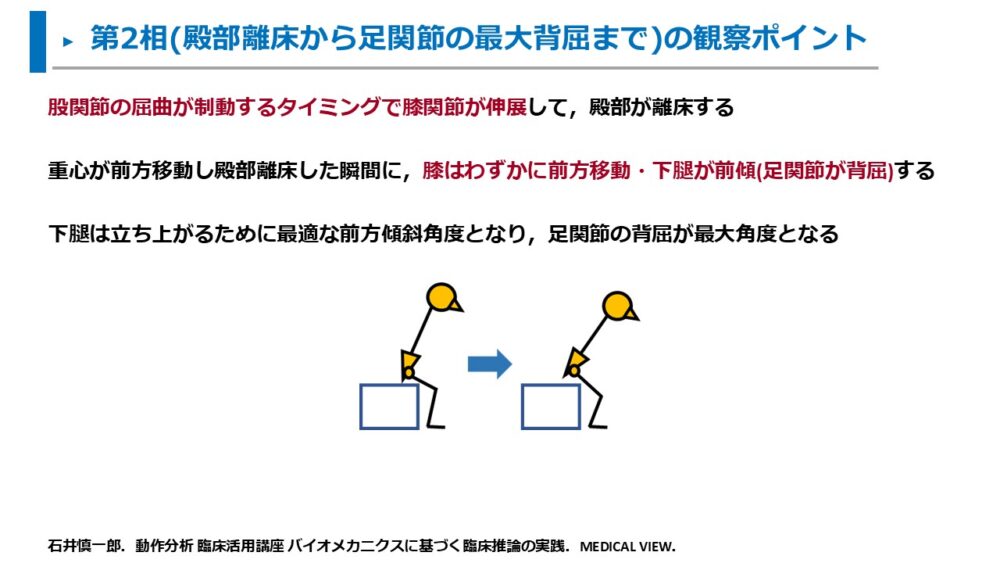
- 股関節の屈曲が制動するタイミングで膝関節が伸展して、殿部が離床する
- 重心が前方移動し殿部離床した瞬間に膝はわずかに前方移動し、下腿が前傾(足関節が背屈)する
- 下腿は立ち上がるために最適な前方傾斜角度となり、足関節の背屈が最大角度となる
第3相
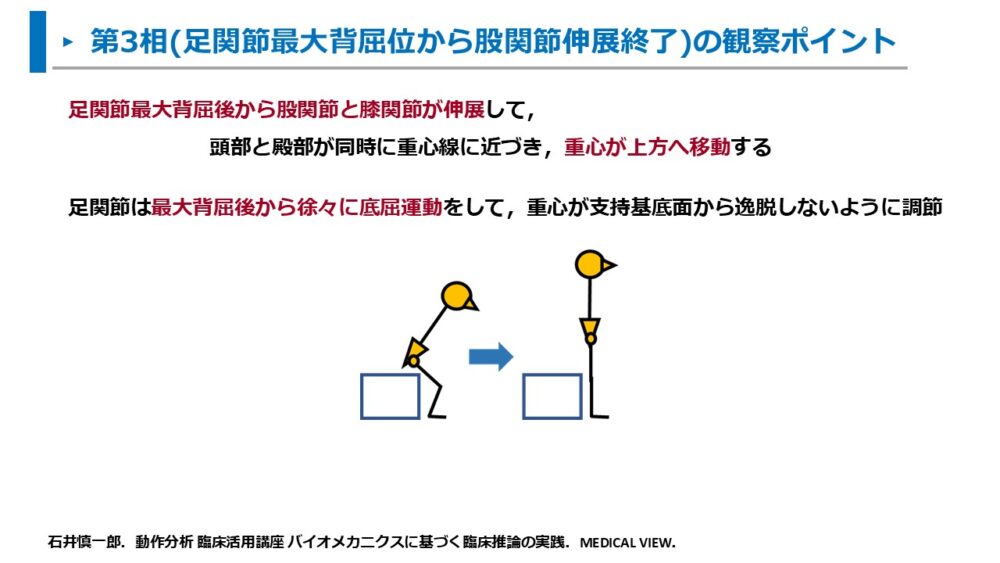
- 足関節最大背屈後から股関節と膝関節が伸展して、頭部と殿部が同時に重心線に近づき、重心が上方へ移動する
- 足関節は最大背屈後から徐々に底屈運動をして、重心が支持基底面から逸脱しないように調節している
動作観察では「どの関節がどの範囲まで動くか」「どのタイミングで動くか」が重要です。
動作観察を言語化するためにも、各相の運動とポイントを理解しましょう。
椅子からの立ち上がり動作における関節可動域
ここでは、椅子からの立ち上がり動作時の関節可動域について解説します。
ただし、立ち上がり動作に必要となる関節可動域は、椅子の高さや対象者の脚の長さによって大きく異なります。
また、関節可動域制限を別の部位で代償することも多くあるため、明確な基準値ではなく、あくまでも目安の参考になれば幸いです。
結論は以下になります。
- 動作観察では屈曲運動のピークや屈曲-伸展運動が切り替わるタイミングが重要な観察ポイント
- 椅子が高いと動作時の関節運動は小さく、低いと関節運動は大きくなる
- モーションキャプチャを用いた椅子からの立ち上がり動作は、股関節屈曲89~138°、膝関節屈曲102~114°、足関節背屈19~39°
- 正常な椅子からの立ち上がり動作に必要な関節角度は、股関節屈曲95°以上、足関節背屈10°以上
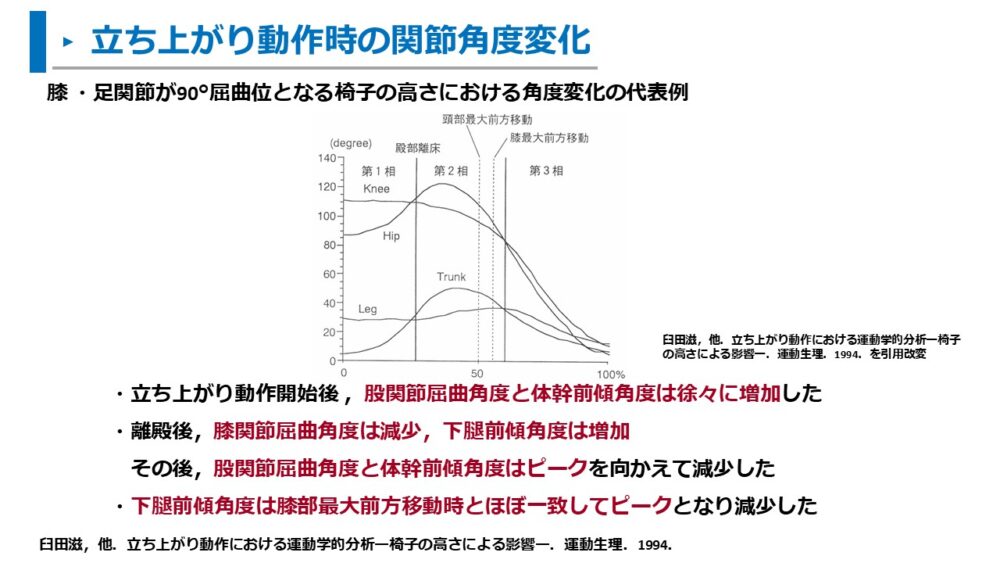
臼田らは、膝関節と足関節が90°屈曲位となる椅子の高さでの立ち上がり動作時の角度変化を以下のように述べています3)。
- 立ち上がり動作開始後 :股関節屈曲角度と体幹前傾角度は徐々に増加した
- 離殿後:膝関節屈曲角度は減少、下腿前傾角度は増加
- 離殿のさらに後、股関節屈曲角度と体幹前傾角度はピークを向かえて減少した
- 下腿前傾角度は膝部最大前方移動時とほぼ一致してピークとなり減少した
体幹と下肢の関節可動域はスムーズな重心移動に重要であり、立ち上がり動作能力に大きく影響する要因です。
また、屈曲角度がピークとなるタイミングや屈曲と伸展運動が切り替わるタイミングは動作観察に重要なポイントになります。
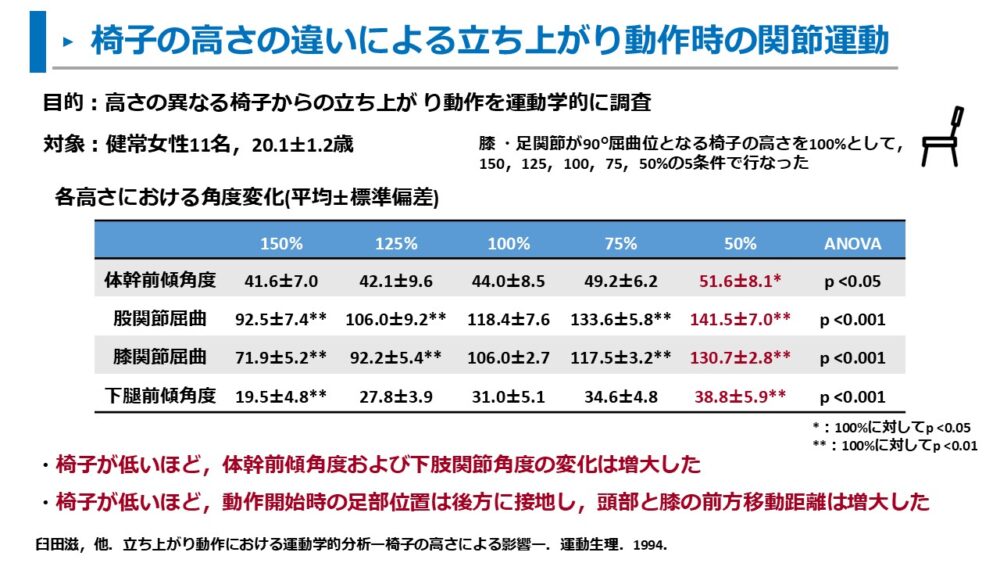
また、臼田らは椅子の高さを変えて関節運動が変化するかも調査しています。
膝関節と足関節が90°屈曲位となる椅子の高さを100%として、150・125・100・75・50%の高さが異なる5条件で関節運動を調査しました。
結果は以下の通りです。
- 椅子が低いほど、体幹前傾角度および下肢関節角度は増大した
- 椅子が低いほど、動作開始時の足部位置は後方に接地し、頭部と膝の前方移動距離は増大した
椅子が高いと関節運動が小さくなり、椅子が低いと関節運動が大きくなることを示しています。
関節可動域制限がある方では、椅子の高さは特に重要ですね。
ここからは、椅子からの立ち上がり動作時の具体的な関節角度を紹介します。
臼田らの報告では、健常女性11名(20.1±1.2歳)を対象に膝関節と足関節が90°屈曲位となる椅子の高さで立ち上がった時の関節運動は以下の通りでした3)。
体幹前傾角度44.0±8.5°、股関節屈曲118.4±7.6°
膝関節屈曲106.0±9.2°、下腿前傾角度31.0±5.1°
その他にも、 Yoshiokaらは健康な若年男性被験者5名(年齢26±3歳)を対象としてモーションキャプチャシステムを用いて椅子からの立ち上がり動作を調査しました4)。
その結果、立ち上がり動作時における股関節・膝関節・足関節の関節運動範囲を以下のように述べています。
股関節屈曲89~138°、膝関節屈曲102~114°、足関節背屈19~39°
また、石井の著書では、立ち上がり動作時の股関節可動域について以下のように述べています2)。
正常な起立動作では、95°程度の股関節の屈曲可動域が必要
さらに、立ち上がり動作時の足関節に関して、森田らは男性30名(21.3±0.9歳)を対象に立ち上がり動作を容易に行うために必要な足関節背屈可動域を調査しています5)。
その結果は以下の通りでした。
床反力の測定結果から、立ち上がり動作を容易に行うために必要な足関節背屈可動域は 10°以上

椅子からの立ち上がり動作時の重心移動では下肢関節の屈曲角度が重要です。
しかし、椅子や個人の体格、立ち上がり動作の方法などによって、動作時の関節運動は大きく影響を受けます。
そのため、明確な基準値とするのではなく、一つの目安として活用しましょう。
椅子からの立ち上がり動作における筋活動
ここでは、椅子からの立ち上がり動作時における体幹と下肢の筋活動について解説します。
動作時の筋活動は、動作分析や治療プログラムの検討にも重要な情報になります。
結論は以下の通りです。
- 第1~2相では腸腰筋、大殿筋、多裂筋、縫工筋、大腿直筋、前脛骨筋の筋活動が重要
- 第2~3相では、大腿四頭筋、ハムストリングス、大殿筋、脊柱起立筋、腓腹筋の筋活動が重要
星文彦らは、表面筋電図を用いて、椅子からの立ち上がり動作時の筋活動を調査しました6)。
少し古い調査ですが、現在でも多くの論文でも引用されている調査です。
結果を要約すると以下の通りでした。
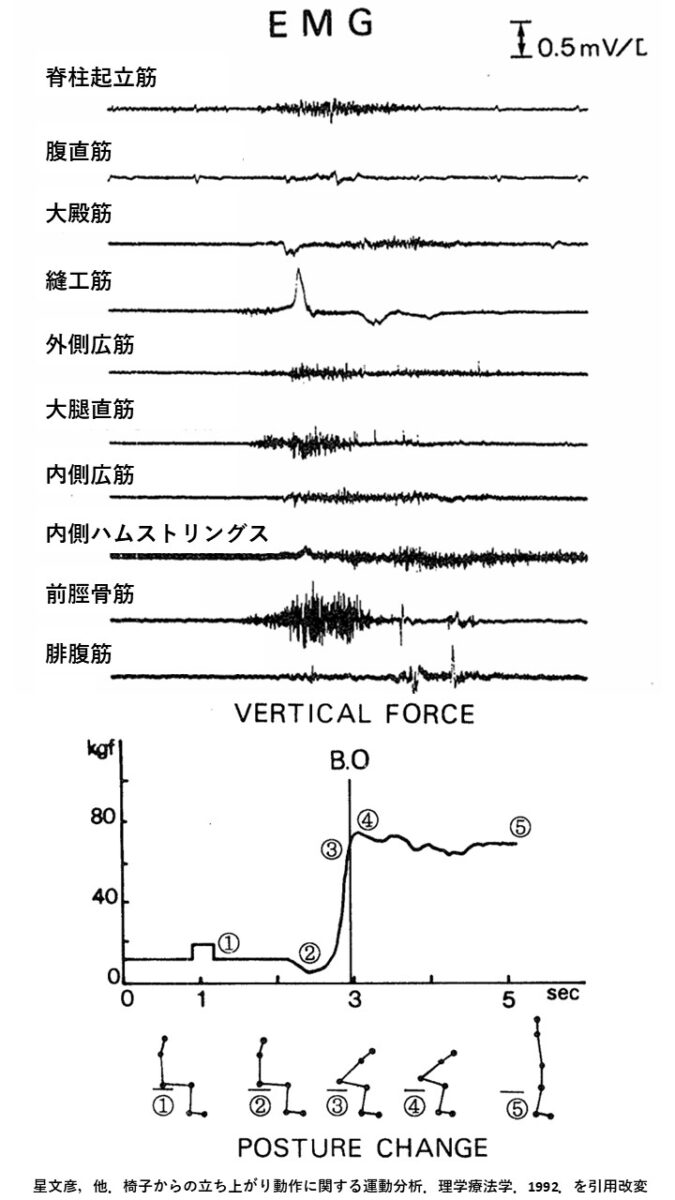
第1~2相では縫工筋、大腿直筋、前脛骨筋の筋活動を認める
これらの筋活動により、重心を前下方に移動させていると推察される
第2~3相では内側広筋、外側広筋、ハムストリングス、大殿筋、脊柱起立筋、腓腹筋の筋活動を認める
これらの筋活動により、重心を上方に移動させていると推察される
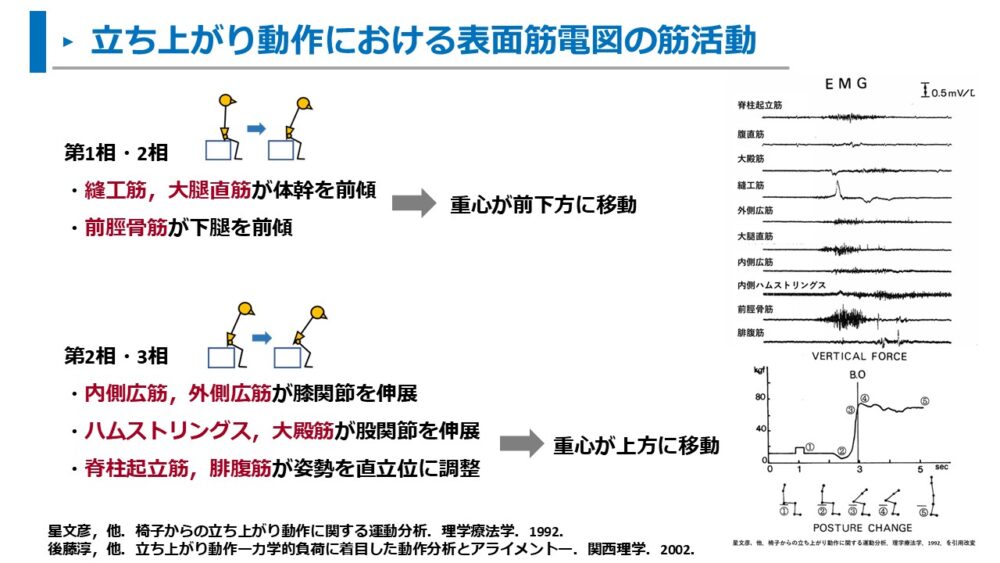
また、石井らの著書を参考にすると、各相の筋活動では以下のような働きがあるようです2)。
第1相
腸腰筋:骨盤を股関節上で前傾する主動作筋
大殿筋:前方へ加速した重心にブレーキとなることで骨盤を前傾する
多裂筋:腸腰筋が骨盤を前傾させる際に腰椎を伸展させる
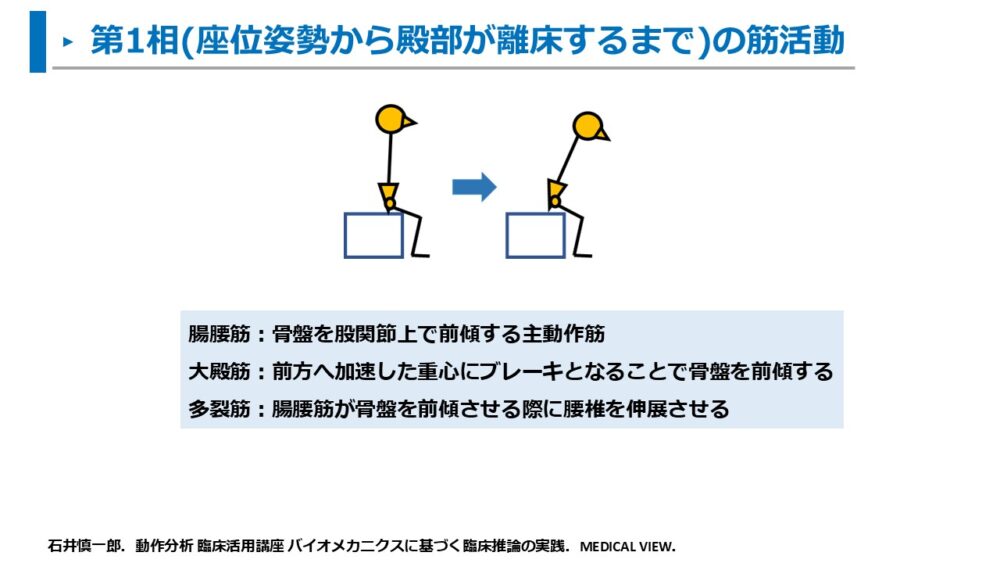
第2相
大殿筋:骨盤の前傾に急制動をかけることで殿部が離床する
大腿四頭筋:大殿筋の機能不全の困難な場合は、大腿四頭筋を強く活動させて膝関節を伸展する殿部離床時に体重を支えるため、十分な筋力がないと離殿ができない
前脛骨筋:下腿の前方傾斜位で固定する
動作観察後の動作分析やアプローチを考える際に役立つため、体幹と下肢筋の役割も知っておきましょう。
また、立ち上がり動作時の筋活動は、椅子の影響を大きく受ける可能性が報告されています。
清水らは、ベッド・パイプ椅子・キャスター椅子のタイプが異なる3つの椅子から立ち上がる際の筋活動を調査しました7)。
- ベッド・パイプ椅子・キャスター椅子の順で下肢筋の%MVCは大きかった
- 内側広筋と前脛骨筋はベッドよりもキャスター椅子で有意に筋活動が大きかった( p<0.05)
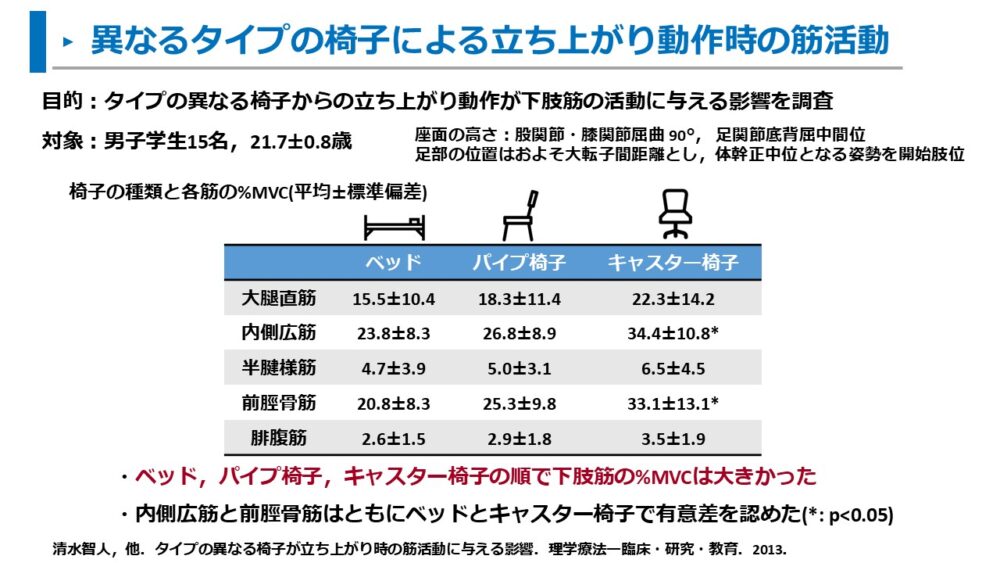
この調査から、椅子の安定性が立ち上がり動作時の筋活動に影響を及ぼしていることが示唆されました。
立ち上がり動作時は座面の安定性も重要な要素のため、環境面も含めて動作観察をしましょう。
立ち上がり動作時の筋活動を理解しておくと、動作観察や動作分析が円滑になります。
しかし、立ち上がり動作時の筋活動は椅子などの環境や身体機能によって大きく変わる可能性があるため、あくまでも参考程度に考えましょう。
立ち上がり動作観察の前にチェックするポイント
ここでは、立ち上がり動作を観察する前に確認することを解説します。
項目は多いですが一つずつチェックしましょう。
結論は以下の通りです。
- 動作観察では安定した椅子やベッドで、40~45cm程度の高さがおススメ
- 手すりや介助者がいる場合は、位置や介助量も観察する
- 観察の目的に合わせて、履物や装具を装着の有無を決める
- 立ち上がり動作の前の座位姿勢を観察する
それぞれ詳細に解説します。
座っている場所と座面の高さをチェックする
椅子からの立ち上がり動作では、座っている場所が大きく影響します。
立ち上がり動作を評価する場所は、以下がおススメです。
- リハビリ室のプラットフォーム
- 車椅子
- ベッド
- 自宅で使っている椅子やソファー
リハビリ室のプラットフォームは座面が硬く安定しており、
環境の影響が少なく、動作能力や身体機能を評価しやすいです。
ただし、車椅子やベッドは入院中の生活、自宅で使う家具は自宅生活を想定した評価が行えるため、生活に近い状態での評価ができます。
適当に観察する場所を決めず、評価する目的に合わせて検討しましょう。
また上述したとおり、座面の安定性は立ち上がり動作に影響します。
清水らは、タイプの異なる椅子からの立ち上がり動作が下肢筋の活動に与える影響を以下のように述べています7)。
ベッド・パイプ椅子・キャスター椅子の順で下肢の%MVCは大きかった
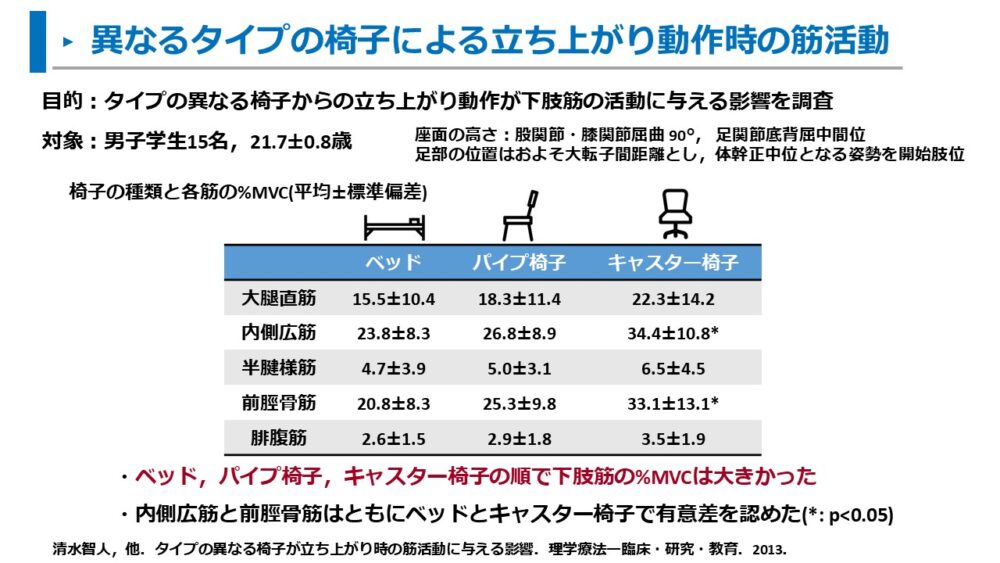
不安定な座面ほど下肢の筋活動が大きくなることを明らかにしています。
理由がない場合は、安定した椅子を用いて動作観察をしましょう。
また、座面の高さを計測しておくとも重要です。
立ち上がり動作は、重心を上方へ移動させる運動のため、座面が高くなるほど立ち上がりは容易になります。
生活の環境を想定して動作観察をする場合は、高さを調整しましょう。
特に理由がない場合は、一般的に椅子の高さとして多い40~45cmがおススメです。
手すりや介助者の有無と位置をチェックする
手すりの使用と介助者の有無を確認することも大切です。
動作能力への影響や環境設定を考える際に重要な情報となるため、手すりと介助者の有無は必ず確認しましょう。
また、手すりや介助者は、患者の左右・前後方のどちらに位置しているか観察することが重要です。
介助者がいる場合は、「どの時期に」「どのような介助をするか」も確認しましょう。
介助は、動作観察の際には必要最低限にした方が身体機能の問題を評価しやすいです。
ただし、介助を要して立ち上がる生活であれば、生活に近い介助量で動作を観察することもあります。
履物や装具の有無を決める
履物や装具の有無も、動作観察の前に検討します。
足関節や足趾の動きなど身体機能を重点的に評価したい場合は、裸足で行うこともおススメです。
例えば、脳血管疾患では、立ち上がり動作時に足関節の底屈・内反運動を認めることがあるため、裸足の方が足関節の運動を観察しやすくなります。
その他にも、生活を想定して装具や靴を使用した立ち上がり動作を観察することも必要になります。
評価の目的を明確にして、選択しましょう。
座位姿勢をチェックする
立ち上がり動作の前段階となる、座位姿勢を評価することも重要です。
座位姿勢のチェックポイントは以下になります。
- 矢状面での頸部と体幹・骨盤の前屈と後屈
- 前額面での頸部と体幹・骨盤の側屈
- 水平面での頸部と体幹・骨盤の回旋
- 両側の足底が接地しているか
- 股関節の内転と外転、内旋と外旋がないか
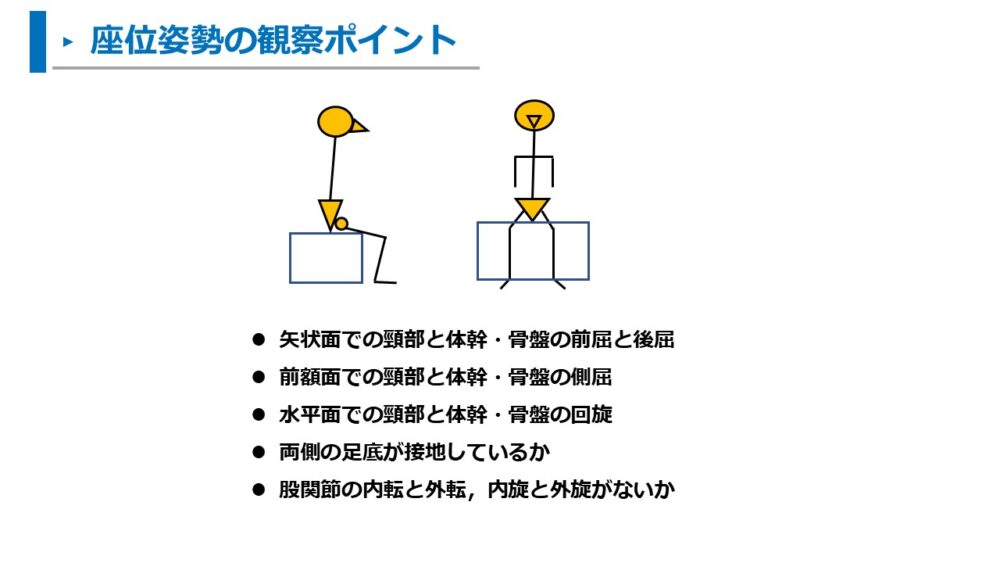
座位姿勢は、そのまま立ち上がり動作に影響します。
姿勢評価してから動作観察へ進みましょう。
椅子からの立ち上がり動作観察の書き方と分析との違い
ここでは、観察した動作の書き方について解説します。
動作観察と動作分析では書き方が異なるため、注意しましょう。
また、書き方は報告する学会や組織によって異なることもあるため、参考程度にしていただけると幸いです。
結論は以下の通りです。
- 記載するか項目:相、関節、運動方向、運動のタイミングや運動範囲など
- 動作観察は目で見える運動だけを記載する
- 動作分析は観察された動作と問題点(主に機能障害)の繋がりを考える
動作観察では、いつ誰が読んでもわかるように記載する必要があります。
そのため、いつの相に、どの関節が、どの方向に、どのタイミングで、どこまで動くかを書くのが重要です。
以下は、立ち上がり動作観察の記載例です。
例:第1相では、体幹を右側へ前屈運動をする。頭部は足関節を超えない。
例:第2相では、左股関節に比べて右股関節の屈曲運動が大きく、骨盤は軽度左回旋する。
例:第3相では、股関節が伸展した後に、遅れて体幹が伸展する。
書き方に統一性があると読みやすいだけでなく、自分も書きやすくなります。
書き始めが難しいという人は、試してみましょう。
また、動作観察では以下のポイントが重要です。
目で見える運動だけを記載する
観察では目で見えるものだけを書きましょう。
動作観察は、あくまでも測定の一つです。
そのため、見て確認できないものや自分の考えは書きません。
以下は動作観察でのNG例です。
例:第1相にて、体幹の前屈によって重心が前方に移動した。
例:第2相にて、右股関節に比べて左股関節の屈曲運動が大きく、左荷重を認める。
本当に重心や荷重が変化しているかは、重心動揺計など機器を使わないとわからりません。
そのため、動作観察に記載するのは不適切です。
目で見えない、重心・荷重・モーメントなどの用語は使わないようにしましょう。
ただし、動作分析ではこれらの用語を活用します。
動作分析は、観察した異常運動から問題点(身体機能障害)を考察する作業です。
動作分析の記載例を以下に紹介します。
第1相にて体幹は左側へ前屈運動し、左股関節屈曲に比べ右側では屈曲運動が小さい。
これは、疼痛を避けるため右股関節屈曲運動を小さくし、左側へ重心を移動していると考えられる。
動作分析では、動作と問題点(機能障害)の関係について考えることが大切です。
観察された異常動作と他の評価や医学的情報を合わせて検討しましょう。
動作観察の記載は、慣れないと大変な作業です。
ポイントを理解して、いつ、誰が見てもわかりやすいことを意識して記載しましょう。
椅子からの立ち上がり動作観察の実例紹介
ここでは、疾患別に立ち上がり動作観察の例を紹介します。
あくまでも、僕の経験した患者さんの一例なので、参考程度に見てください。
脳血管疾患により動作時に下肢の緊張が高まる右片麻痺の患者
環境:ベッドサイドで左手すり使用、裸足で実施
開始時の座位姿勢:骨盤後傾、体幹軽度右側屈、右股関節軽度外旋位。右肩軽度屈曲内転内旋、右肘関節軽度屈曲位。
1相:体幹の前屈運動は小さく、頭部は足部まで達しない。体幹は左側に軽度側屈する。
2相:左肘関節屈曲位で、手すりを引く。頭部は足部まで達せず、左膝関節の伸展運動は開始。右股関節は外転外旋運動、右足関節は底屈内反運動をする。
3相:体幹は屈曲位のまま、右股関節と膝関節は伸展運動するが、最終域まで伸展しない。右下肢の伸展運動が終了後に体幹は中間位まで伸展する。右足関節は底屈内反して足底が接地しない。
左THA施行後1ヶ月経過した患者
環境:リハビリ室のプラットフォーム、支持物なし、屋外用靴を使用して実施
座位姿勢:骨盤左後方回旋、後傾位
1相:両手はプラットフォームに置く。体幹は右側へ軽度側屈して、前屈する。体幹前屈運動は小さい。
2相:両手でプラットフォームを押す。左側に比べて、右側の股関節屈曲と下腿前傾運動は大きい。骨盤左回旋運動をわずかに認める。
3相:両膝関節は伸展運動を認めるが、左股関節は最終域まで伸展運動を認めず軽度屈曲で立ち上がり動作を終える。
自分の動作観察や書き方が必ず正しいとは思っていませんが、参考になれば幸いです。
まとめ
ここまで立ち上がり動作観察について解説してきました。
- 椅子からの立ち上がり動作の構成は、前下方への重心移動と上方への重心移動
- 立ち上がり動作観察における3相分類:第1相 座位姿勢から殿部が離床するまで・第2相 殿部離床から足関節の最大背屈まで・第3相 足関節最大背屈位から股関節伸展終了
- 第1相のポイント:頭部が足趾よりやや前に出るくらいまで股関節の屈曲による骨盤前傾・体幹を前方傾斜して重心を前方に移動させる
- 第2相のポイント:股関節の屈曲が制限されるタイミングで膝関節が伸展して、殿部が離床する・重心が前方移動し殿部離床した瞬間に、膝はわずかに前方移動・下腿が前傾(足関節が背屈)する
- 第3相のポイント:足関節最大背屈後から股関節と膝関節が伸展して、頭部と殿部が同時に重心線に近づき、重心が上方へ移動する
- 正常な立ち上がり動作に必要な関節角度は、股関節屈曲95°以上・足関節背屈10°以上
- 健常若年男性のモーションキャプチャシステムを用いた椅子からの立ち上がり動作では股関節屈曲89~138°・膝関節屈曲102~114°・足関節背屈19~39°を認めた
- 第1~2相の筋活動は、腸腰筋・大殿筋・多裂筋・縫工筋・大腿直筋・前脛骨筋の筋活動が重要
- 第2~3相の筋活動は、大腿四頭筋・ハムストリングス・大殿筋・脊柱起立筋・腓腹筋の筋活動が重要
- 動作観察までのチェックポイント:座っている場所と座高・手すりや介助者の有無・靴や装具の有無・座位姿勢
- 動作観察で記載する項目:どの相か・どの関節か・どの運動方向か・運動のタイミングや運動範囲
- 動作観察は「目でみえるものだけを記載する」
- 動作分析は「観察された異常動作から機能障害をつなげて考える」
参考資料
- 後藤淳,他.立ち上がり動作ー力学的負荷に着目した動作分析とアライメントー.関西理学.2002.
- 石井慎一郎.動作分析 臨床活用講座 バイオメカニクスに基づく臨床推論の実践.MEDICAL VIEW.
- 臼田滋,他.立ち上がり動作における運動学的分析ー椅子の高さによる影響ー.運動生理.1994.
- Shinsuke Yoshioka, et al. Computation of the kinematics and the minimum peak joint moments of sit-to-stand movements. Biomed Eng Online. 2007.
- 森田智美,他.立ち上がり動作を容易に行うために必要な足関節背屈可動域の検討ー床反力,股関節屈曲角度に着目してー.理学療法ー臨床・研究・教育.2012.
- 星文彦,他.椅子からの立ち上がり動作に関する運動分析.理学療法学.1992.
- 清水智人,他.タイプの異なる椅子が立ち上がり時の筋活動に与える影響.理学療法ー臨床・研究・教育.2013.






コメント