
入院中はがんばってリハビリしていたのに、退院後はあまり外に出てない。

無事に退院できたのに、入院前よりも動くことが少ない。
リハビリでは動いていた患者さんが、退院して外来で会うと「ずっと家でテレビを見て過ごしている」と聞いたことはありませんか?
リハビリでは練習だけなく、生活にまで落とし込むことが重要です。
この記事では、患者さんが「実際にどの範囲で生活しているか」を可視化する世界基準の指標“Life-Space Assessment(LSA)”にスポットして、
「入院による活動範囲の変化」や「退院後に活動範囲を拡大するアプローチ」について論文から解説します。
この記事の結論は以下の通りです。
- 入院によってLSAは約20点も減少する
- 約20%の人が入院によって移動能力が障害され、さらに約35%の人が半年を経過しても元の生活範囲を取り戻せない可能性がある
- 退院後における活動範囲の拡大アプローチ:訪問リハビリ介入・課題指向型アプローチ・患者や家族への指導と情報提供
入院によって減少した生活範囲を取り戻すために、役立つエビデンスや臨床Tipsをまとめました。
活動範囲を評価する世界基準の測定方法Life-Space Assessment(LSA)
まず活動範囲を評価する方法について紹介します。
活動範囲の評価方法はさまざまありますが、最も世界的にゴールドスタンダードとなっている評価の一つがLife-Space Assessment:LSAです。
- LSAは生活空間・活動範囲を評価する質問紙
- 活動範囲は ①寝室以外の自宅内 ②敷地内 ③自宅近隣 ④町内 ⑤町外 の5領域をみる
- 過去4週間の活動量を振り返って評価
- 活動範囲×頻度×補助具や介護の有無で0~120点で採点
- 測定時間:10分程度
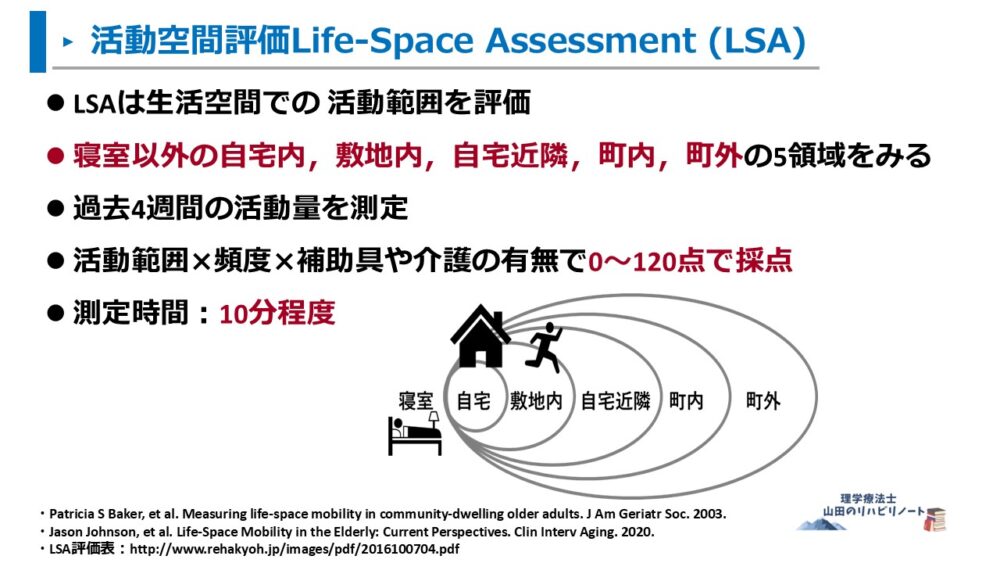
測定時間も短く、数値で判定できるため、比較にも活用しやすい評価です。
LSAの臨床的に活用できるカットオフ値などは、別の記事にて解説しているので参照ください。
入院による活動範囲の減少:LSAスコアは約10~20点も低下したまま6ヶ月も回復しない可能性
結論は以下の通りです。
- 入院はLSAスコアを約10~20点も低下させる
- 入院によって約20%の人が移動能力に障害が発生する可能性
- 退院後6ヶ月でも約35%の人で活動範囲が狭いまま回復しない可能性

入院イベントは、活動範囲の指標であるLSAを10~20点ほど低下しました1~3)。
- 入院した患者で-18.0点
- 退院後1ヶ月で約-10点
- 非外科的治療入院で-10.3点
- 外科的治療入院で-22.5点
移動能力は入院によって低下するリスクがあります。
Valianiらの調査において、
65歳以上の高齢者では入院時に正常な移動能力でも、20.6%が入院中に移動能力に障害が発生しました4)。
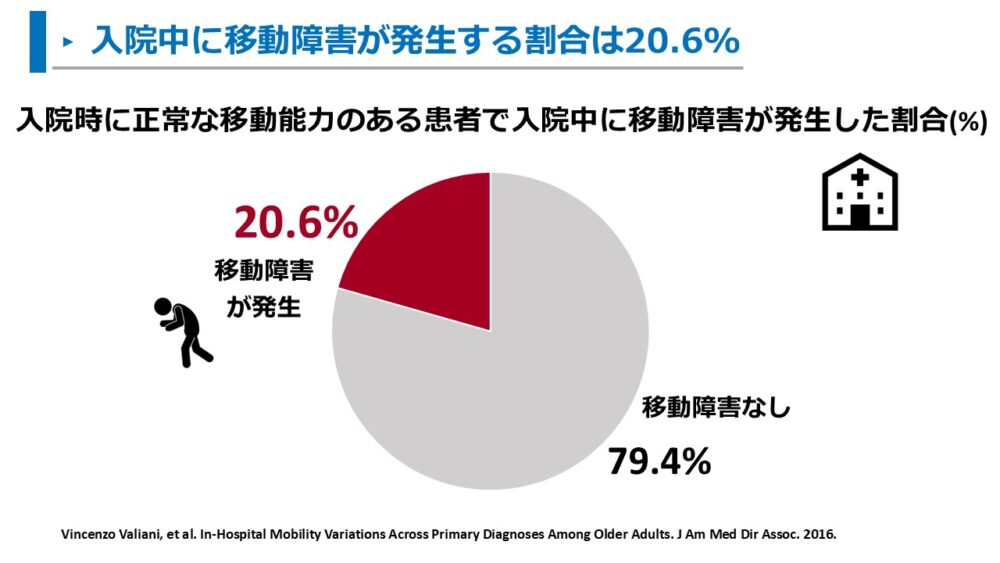
5人に1人の割合で入院中に移動能力が障害される可能性があるようです。
また、主に内科疾患で入院した70歳以上の高齢者では、18.9%で新たに歩行障害が生じました5)。
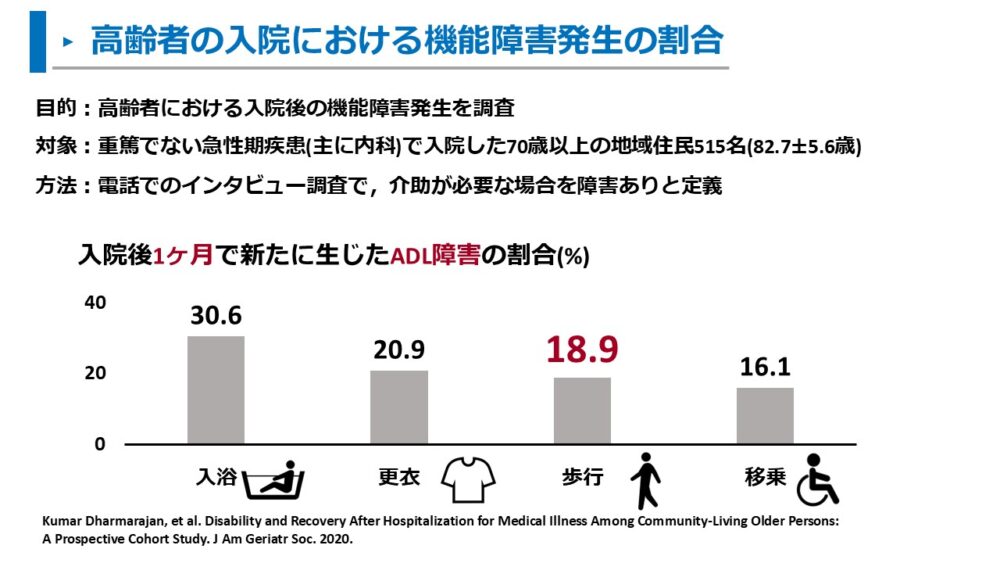
「入院」は移動能力の低下を引き起こすイベントです。
さらに、退院後に数か月の経過をしてもLSAは低い状態の可能性があります 2,6,7)。
- 最近退院した在宅リハビリ患者のLSAは12点
- 内科疾患により入院した患者の退院後1ヶ月のLSAは41.8点
- 回復期リハビリ病棟に入院した患者の退院後2ヶ月のLSAは23.6点
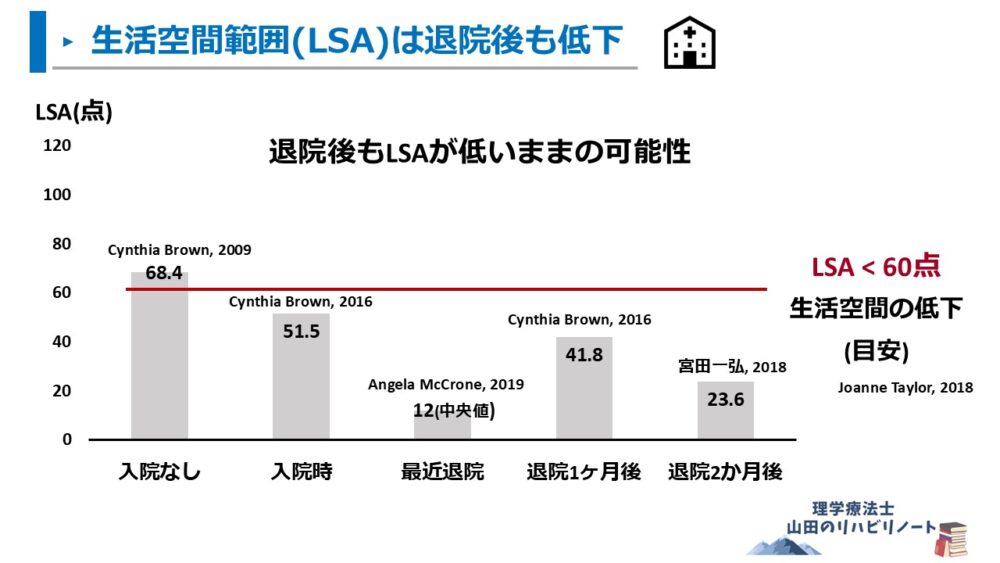
活動範囲の低下目安がLSA60点 8)という報告を参考にすると、
退院後のLSAは低値の報告が多く、活動範囲は狭いと考えられます。
また、入院によって生じた活動範囲の狭小化は長期的に残存するようです。
入院した地域高齢者の活動範囲を調査したLoydらによると、
入院後1ヶ月で53%、6ヶ月で34%の人で活動範囲が狭いまま残存していました 9)。
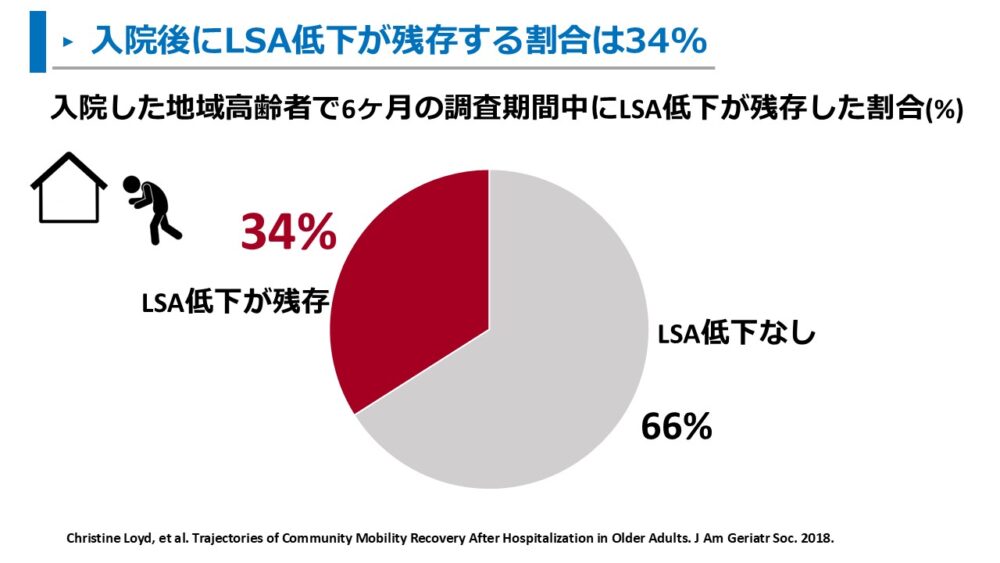
6ヶ月経過しても改善しない人もいます。
入院後の活動範囲は改善する人も多いですが、改善しない人がいることも知っておきましょう。
活動範囲が狭くなる要因:筋力や機能以外の「心理的要因」・「環境」の影響
活動範囲はさまざまな要因の影響を受けます。
ここでは、活動範囲のアプローチに役立つ「日本の高齢者を対象」とした調査をもとに解説します。

心身機能・身体構造 10,11)
- 筋肉量 (SMI)
- 移動能力 (歩行速度/TUG)
- 下肢筋力 (CS-30/5回立ち上がりテスト)
- 認知機能 (MMSE)
特に移動能力は大きくLSAに関わる要因です。
退院前に評価をしておきましょう。
活動 10,12~14)
- IADL能力 (FAI)
- ADL能力 (FIM-M)
- 電車の利用
- 無職 (社会的な役割がない)
ADLは入院中の「できる」ADLではなく、実際の生活で「している」ADLまで落とし込めているかが重要です。
リハビリ中に確認しても、自宅ではできないということは多くあります。
IADLも同様ですが、「自宅内での役割」にも関わる重要な要素であり、 ADL能力よりもIADLの方が活動範囲に影響すると報告もあります 12)。
IADLは活動範囲だけでなく、家庭内の役割による生きがいに関わる重要な要素 13)のため、
再獲得できるように積極的に介入しましょう。
個人因子 15~17)
- 転倒への自己効力感(FES)
- 転倒恐怖感
- 外出への自己効力感(SEGE)
- 年齢
- 性別
特に「転倒への自己効力感」と「転倒恐怖感」は活動の意欲に影響する重要な要素です。
自己効力感は、人が健康増進を図ったり、不健康な生活習慣を改善し健康な行動へと変容させる、あるいは、改善した生活習慣や健康行動を維持する心理的要因として、潜在的な影響をもつ 15)。
また、“自己効力感の低さ”や”転倒への恐怖感”は、外出に消極的になり、結果として活動範囲が狭くなります 16,17)。
身体機能を上げるだけでは、活動範囲を拡大するには不十分です。
患者さんの自己効力感や恐怖感を改善するリハビリをしたいですね。
環境因子 12,,14,18)
- 一人暮らし/同居者あり
- デイサービスの利用頻度
- 車の所有
「家族構成」は活動範囲に関わる重要な要素ですが、意見が分かれています。
Chisatoらは「同居している人の方がLSAは低い」と報告し 18)、
Yutaらは「一人暮らしはLSAの低下因子である」と報告しています 12)。
一人暮らしで介護が必要と認定された高齢者は、買い物やその他の活動に出かける際に医療従事者による付き添いサービスを受けることができます。
逆に、同居者(高齢の配偶者を含む)がいる高齢者は、サービスに制限がされる 18)。
同居家族によって社会的なサービスの利用範囲が変わることが影響する要因のようです。
個人的な経験からですが、同居者の有無はどちらも活動範囲に正と負の影響があると思っています。
ただし、論文によるエビデンスが確立していないため、“山田の臨床Tips”として紹介します。
- 独居:家のことは自分でするため活動機会が増える、外出の動機が少なく外出の頻度が減る
- 同居者あり:家族が誘って外出する、付き添いで出かけることで機会が増える、家族が買い物などをするため外出機会がない
同居者による影響は、「同居者との関係」や「同居者と一緒にする活動」が重要と考えています。
同居者の有無だけでなく、生活に関わる話はたくさんしましょう。
- 例:「一緒に外出しますか?」
- 例:「ご飯とか買い物は誰がしますか?地区の用事(街の掃除やお祭りなど)とか誰が行きますか?」
- 例:「家事は誰が担当してますか?」
退院後の活動範囲を広げる介入戦略: 訪問リハの介入データや心理的障壁を破る「課題指向型アプローチ」と「患者・家族指導」
- 訪問リハビリによる介入
- 課題指向型のバランスアプローチ
- 患者や家族への情報提供と指導
訪問リハビリによる介入
退院後の活動範囲を改善する方法として、
訪問リハビリによる介入があります。
Todoらは、生活空間が狭小化した30名を対象に訪問リハビリで多要素的な介入をしました 19)。
結果は以下の通りです。
3ヶ月で初回LSA12.0点が、3ヶ月後に30.5点と有意に改善しました(p<0.001)。
詳細な介入内容は以下の通りです。
理学療法士と作業療法士によって少なくとも週1~2回、3か月介入。
1回40~60分の訪問。
内容:バイタルサインの測定、運動療法、ADL練習、環境の改善、評価に基づいた介護者へのサポート。
訪問リハビリは自宅内や自宅周辺の環境に合わせたプログラムが可能です。
生活に近いリハビリによって、「自己効力感の向上」や「転倒恐怖感の軽減」など心理面にも効果があります。
入院中に活動範囲の低下が予想される患者さんでは、退院後3ヶ月程度は訪問リハビリによるフォローアップがおススメです。
課題指向型のバランスアプローチ
“課題指向型アプローチ”はバランス能力、歩行能力の向上だけでなく、
転倒恐怖感(FES)を有意に改善することがエビデンスレベルの高い論文から明らかとなっています 20)。
- 実際の環境または近い環境で課題(動作)を練習することで特定の機能回復を図るアプローチ
- 環境適応能力の向上のため、動作や行為能力の運動学習を推進させる手段
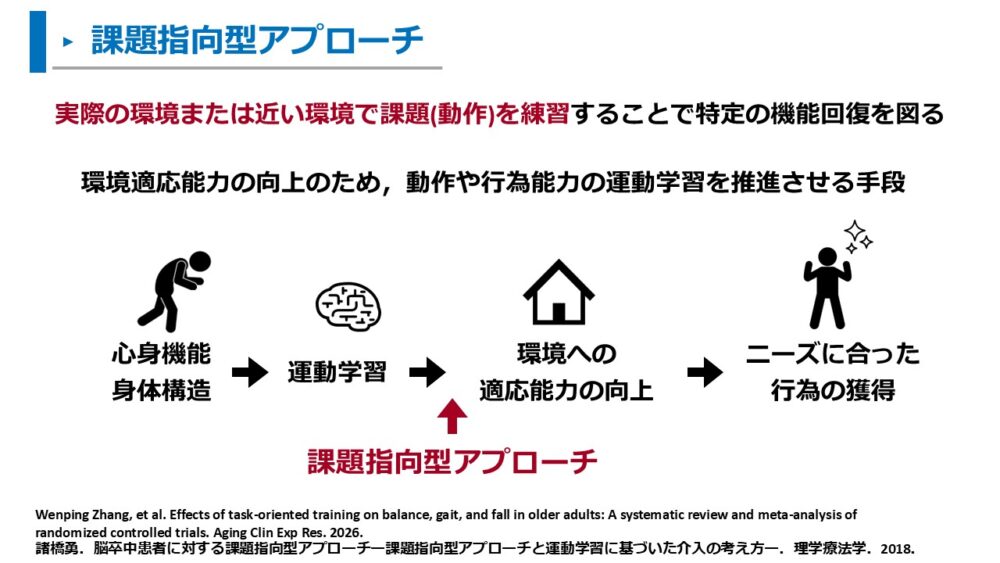
課題指向型トレーニングは、生活に近い動作練習をすることで、機能の向上を図るプログラムです。
バランスにおける課題指向型トレーニングの具体的な内容には以下があります 21)。
- バランスボールに座って,体重を左右に移動させカップを動かす
- クッションの上に立って,バランスを保つ
- クッションの上に立ってバランスを保ちながら,セラピストの言葉を記憶する
- 床に引かれた直線に沿って歩く(5m程度)
- 障害物を避けながらS字カーブに沿って歩く(5m程度)
- カップに水を入れて移動
- 階段を上り下りする
- カップを棚に置く
- 浴室用タオルの交換
- クッションの上を歩く

課題指向型トレーニングでは、患者さん個人の獲得したい課題(動作)に応じてプログラムを作成します。
そのため、課題の難易度もポイントを理解して設定しましょう。
- 物品操作の有無
- 環境予測の有無
- 身体移動の有無
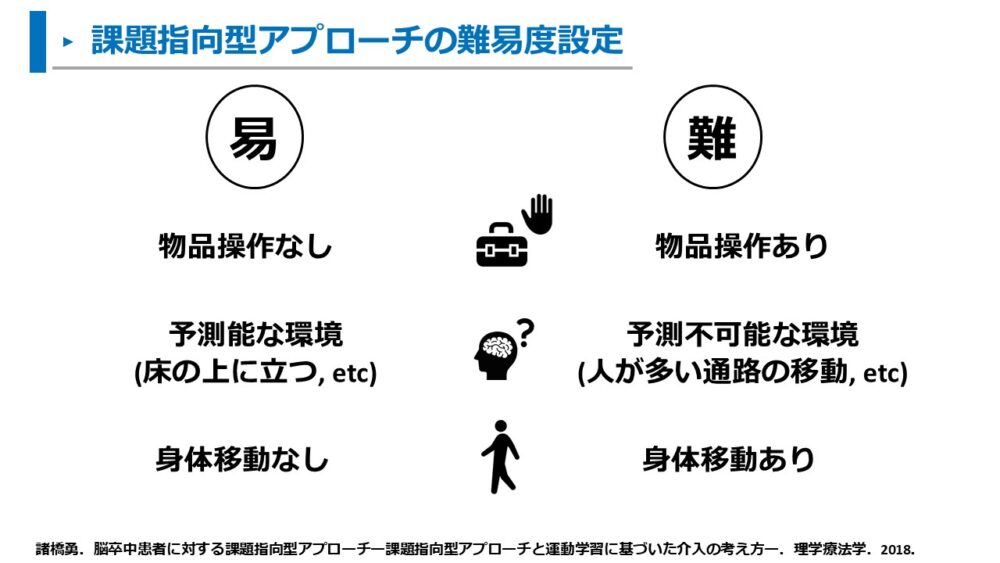
例えば、「混んでいる駅の中で人を避けながらカバンを持って歩く」、「農具を持って畑の中を歩く」などは、とても難易度が高い課題になります。
課題指向型アプローチは、心身機能だけでなく、自己効力感や転倒恐怖感の改善に有効です。
入院中から患者さんの生活に合わせた課題練習を取り入れましょう。
環境に応じて練習した方がよい活動内容は以下の通りです。
- 調理動作や掃除動作などのIADL
- 買い物動作
- 駅やバスの利用
- 車までの移動や運転
- 庭仕事や畑仕事などの趣味活動
本人の環境に応じて活動範囲を拡大する手段を入院中から練習することも大切です。
本人や家族への指導と情報提供
退院後の生活に向けて「患者本人や家族への情報提供や指導」は、活動範囲を広げることに重要です。
ここでは臨床で実践している「声かけ」や「情報提供の内容」について解説します。
ただし、論文によるエビデンスが確立していないため、“山田の臨床Tips”として紹介します。
- 過度な安静は避ける
- 特に心疾患患者や骨折・術後の高齢者では自宅では過度に安静にする傾向があります。
- 退院後のADLやIADLは積極的に取り組む
- 退院後は不安や体力低下などを理由に消極的になる場合もあります。
- 無理をする必要はありませんが、活動的な生活に戻すためにも「できる範囲から生活に戻る」ように伝えましょう。
- 退院後の一時的な増悪の可能性を説明する
- 退院後は入院中よりも活動量が増えるため疲労や疼痛が増悪する場合もあります。
- 過度に心配せず、必要に応じて休息をとるように指導しましょう。
- 病院に相談するサインを確認する
- 内部障害の増悪や創部の感染など退院後に生じる可能性を説明し、受診が必要な必要な指標を確認しましょう。
- 退院後に安心して生活ができるようになり、活動意欲にも繋がります。
- デイサービスの利用
- 屋外での移動能力が著しく低下している場合でも、安全に自宅以外で過ごす機会が作れます。
- 利用者同士やスタッフとの交流の機会にもなり、安全に活動範囲が広がります。
- デマンドタクシーの利用
- 電車やバスの利用が難しい場合でも、送迎による移動が可能であり負担も少ない。
- 地域ごとに範囲や運行時間が異なるので確認して、情報を提供しましょう。
- 自治体による地域事業や介護予防事業に誘う
- 地域ごとに開催される内容は異なりますが、参加することで活動範囲は広がり、社会的な交流の機会になります。
- 過度な介助に注意する
- 同居者は退院後の患者さんを心配するあまり、過介助になる場合があります。
- 現状のADLやIADLを伝えて、必要な介護の範囲を共有しましょう。
- 注意点:退院後は体調や疲労度が変動しやすい時期のため、状況に応じて介助をしてもらうように依頼します。
- 「安心感」のために付き添いで外出も提案
- 退院後の外出は不安や恐怖感から消極的になる場合があります。
- 可能であれば、退院後の最初だけでも同居者が付き添って外出できないか提案してみましょう。
- 注意点:患者さんが家族の干渉を嫌がるケースもあります。患者さんと同居者との意向を確認して相談しましょう。
退院後は安全に自宅生活をすることが最も重要です。
しかし、過度に安静を図ると身体機能やADL、活動範囲に悪影響です。
安全にかつ安心して退院後の生活ができるように準備をしましょう。
まとめ:入院は生活を狭くするため退院後の生活を取り戻す介入が大切
今回の内容を3つのポイントで振り返ります。
- 入院による機能低下: 入院というイベントでLSAスコアは10〜20点低下
- 残存する狭小化: 退院して半年経っても、約34%の人は活動範囲が狭いまま
| 要因 | 臨床のチェック | アプローチ |
| 自己効力感・転倒恐怖感 | 移動や外出への不安や自信を問診・評価 | 課題指向型アプローチ、適切なフィードバック |
| 家庭内での家事動作や役割 | 自宅でのIADL状況や実際のIADL能力の評価 | IADLの獲得、家族への指導、必要なら補助具の選定 |
| 環境(同居者や社会サービスの利用) | 同居者と退院後の生活を共有、社会サービスの必要性を評価 | 同居者に過介助にならないように指導、本人や同居者に社会サービスの情報提供と選定 |
リハビリ室での能力ではなく、生活への能力獲得を意識させる戦略が重要です。
- 自宅や実際の生活環境に基づいて課題指向型アプローチを実践
- IADL動作にも積極的に再獲得を図る:掃除、買い物など家事動作は本人が「動く理由」となる活動であり、自宅内での役割や生きがいにも影響する
- 患者指導や介護サービスの選定、同居者の関わり方を説明:過度な介護サービスや過介助にならず、”安全に生活できる”ような環境を目指す
リハビリ時の機能や活動の向上だけでなく、退院後の生活空間を広げることが大切です。
患者さんの生活に一層目を向けた評価・治療をしていきましょう。
参考資料
- Cynthia J. Brown, et al. Trajectories of Life-Space Mobility after Hospitalization. Ann Intern Med. 2009.
- Cynthia J Brown, et al. Impact of Emergency Department Visits and Hospitalization on Mobility Among Community-Dwelling Older Adults. Am J Med. 2016.
- Cynthia J Brown, et al. Comparison of Posthospitalization Function and Community Mobility in Hospital Mobility Program and Usual Care Patients: A Randomized Clinical Trial. JAMA Intern Med. 2016.
- Vincenzo Valiani, et al. In-Hospital Mobility Variations Across Primary Diagnoses Among Older Adults. J Am Med Dir Assoc. 2016.
- Kumar Dharmarajan, et al. Disability and Recovery After Hospitalization for Medical Illness Among Community-Living Older Persons: A Prospective Cohort Study. J Am Geriatr Soc. 2020.
- Angela McCrone, et al. The Life-Space Assessment Measure of Functional Mobility Has Utility in Community-Based Physical Therapist Practice in the United Kingdom. Phys Ther. 2019.
- 宮田一弘,他.高齢者の退院後の生活空間予測に関連する要因の検討.理学療法科学.2018.
- Joanne K Taylor, et al. Assessing life-space mobility for a more holistic view on wellbeing in geriatric research and clinical practice. Aging Clin Exp Res. 2018.
- Christine Loyd, et al. Trajectories of Community Mobility Recovery After Hospitalization in Older Adults. J Am Geriatr Soc. 2018.
- Kensuke Matsuda, et al. A path analysis of the interdependent relationships between life space assessment scores and relevant factors in an elderly Japanese community. J Phys Ther Sci. 2019.
- 南條恵悟,他.通所リハビリテーションにおける運動機能に対する介入効果に1年間の生活空間の変化が及ぼす影響.理学療法学.2017.
- Yuta Sugita, et al. Factors Affecting Life-Space Mobility of Home-Care Older Adults Receiving Home-Visit Rehabilitation Using Path Analysis: A Cross-Sectional Multicenter Study. Cureus. 2025.
- Eisuke Kogure, et al. Factors Related to Ikigai among Home-visit Rehabilitation Users Aged 75 Years and Older Receiving Home Medical and Nursing Care in Japan. Phys Ther Res. 2024.
- Yen Tran, et al. Associations between motorized transport access, out-of-home activities, and life-space mobility in older adults in Japan. BMC Public Health. 2022.
- Schwarzer R, et al. Self-efficacy and health behaviours. Predicting Health Behaviour. 1996.
- 松田憲亮,他.LSAスコア低得点化に関連する要因.理学療法科学.2015.
- Mohammad Auais, et al. Fear of falling and its association with life-space mobility of older adults: a cross-sectional analysis using data from five international sites. Age Ageing. 2017.
- Chisato Hayashi, et al. Assessing timewise changes over 15 months in life-space mobility among community-dwelling elderly persons. BMC Geriatr. 2020.
- Emiko Todo, et al. A 3-month multicomponent home-based rehabilitation program for older people with restricted life-space mobility: a pilot study. J Phys Ther Sci. 2021.
- Wenping Zhang, et al. Effects of task-oriented training on balance, gait, and fall in older adults: A systematic review and meta-analysis of randomized controlled trials. Aging Clin Exp Res. 2026.
- Dong Sik Oh, et al. Effects of Motor Imagery Training on Balance and Gait in Older Adults: A Randomized Controlled Pilot Study. Int J Environ Res Public Health. 2021.
- 諸橋勇.脳卒中患者に対する課題指向型アプローチー課題指向型アプローチと運動学習に基づいた介入の考え方ー.理学療法学.2018.




コメント